先天性脊柱侧凸是由于椎体形成或者分节障碍造成的脊柱冠状位和(或)矢状位纵向生长不平衡,而引起的脊柱畸形[1]。其中,半椎体是先天性脊柱侧凸的重要病因之一,可见于颈椎、胸椎及腰椎[2]。腰骶部半椎体畸形通常是指位于腰骶结合处的半椎体畸形。由于L5椎体楔形变可产生与腰骶部半椎体类似的临床特点,也被纳入腰骶部半椎体畸形的范畴之内[3]。相比胸腰椎半椎体而言,腰骶椎半椎体相对少见,但由于半椎体下方是相对固定的骶骨,缺乏代偿能力,导致近端的腰椎严重倾斜,表现为腰椎“起飞征”(take off),并造成延伸至胸腰段甚至胸椎的代偿弯以及严重的躯干倾斜[4]。因此,手术切除半椎体去除致畸因素是最常用的治疗方案[5, 6]。本研究旨在探讨儿童腰骶部半椎体畸形一期后路半椎体切除、短节段固定手术的效果。
材料与方法 一、一般资料回顾性分析2014年1月至2017年12月在首都医科大学附属北京儿童医院接受手术治疗的腰骶部半椎体患儿临床资料。纳入标准:①诊断为先天性脊柱侧凸,半椎体畸形;②半椎体位于L5、L5/S1或S1;③行一期后路半椎体切除矫形内固定手术;④固定节段≤4个椎体;⑤随访时间24个月以上。排除标准:①合并脊柱其他部位结构性侧凸或后凸畸形并行手术治疗;②既往行腰骶段手术;③临床资料及影像学资料不完整。
共21例纳入研究,包括男12例、女9例,完全分节半椎体14例,不完全分节半椎体7例;半椎体位于左侧11例,位于右侧10例;L5半椎体8例,L5/S1半椎体12例,L6 - S1半椎体1例。合并胸椎半椎体5例;合并其他腰椎半椎体3例;合并心血管畸形1例(法洛四联症);合并泌尿系畸形1例(右肾缺如);合并神经系统畸形6例,其中包括单纯脊髓栓系3例,单纯脊髓空洞(L1 - L2)1例,脊髓纵裂合并脊髓栓系1例,脊髓纵裂合并脊髓空洞(T8 - T11)1例。
二、影像学测量与数据分析术前、术后即刻、术后末次随访时拍摄站立位全脊柱正侧位X线片。术前常规进行全脊柱CT平扫及三维重建,评估半椎体位置、侧别以及分节情况。术前行全脊髓磁共振平扫,以筛查可能伴发的神经系统畸形。
冠状位及矢状位参数的测量参照Bollini[7]描述的方法。节段性侧凸指的是与半椎体相邻两椎体间的Cobb角;近端代偿弯测量头侧脊柱节段最大的Cobb角;冠状面骶骨倾斜角是指双侧髂嵴最高点的连线和骶1上终板的夹角,若此角度>5°则定义为骶骨倾斜,若>10°则定义为严重骶骨倾斜;近端融合椎-骨盆角(upper instrumented vertebra-pelvis angle,UPA)是指近端融合椎上终板和双侧髂嵴最高点连线的夹角;躯干偏移(trunk shift,TS)指C7的铅垂线和S1上终板中点间的水平距离,用以反映冠状位平衡;当TS≥20 mm判定为冠状面失平衡。脊柱矢状位Cobb角测量包括:①胸椎后凸(T5 - 12);②腰前凸(L1 - S1)。节段性后凸是指与半椎体相邻的两个椎体间的后凸Cobb角。矢状位平衡为侧位片上C7铅垂线与骶骨后上缘的水平距离(位于骶骨后上缘前方为正值,后方为负值,但统计分析时均使用距离的绝对值)。脊柱-骨盆矢状位参数包括:①骨盆入射角(pelvic incidence,PI):经S1上终板中点作一条垂直于终板的直线,再经S1上终板的中心和股骨头中心点做一条直线,PI即为两条直线间的夹角;②骨盆倾斜角(pelvic tilt,PT):经过S1上终板中点以及两侧股骨头连线中点的直线与铅垂线间的夹角;③矢状面骶骨倾斜角(sacral slope,SS):S1终板与水平线间的夹角;由于本组病例中部分病例存在明显冠状面骶骨倾斜,导致在侧位片上S1可能出现两条上终板投影,对于这种情况我们取两条上终板所在线段的中间平行线进行测量,以减少测量误差。
三、手术方法均采用一期后路半椎体切除术、短节段椎弓根螺钉固定术、矫形植骨融合术进行治疗。患儿取俯卧位,术中通过X线定位半椎体位置,做一标准背部正中切口。逐层切开皮肤、皮下组织,骨膜下剥离显露半椎体及预定融合节段的棘突和椎板,双侧置入定位针,透视无误后置入椎弓根螺钉。然后咬除半椎体的相应椎板、横突,沿椎弓根骨膜下剥离至半椎体外侧,向内剥离保护脊髓;在此剥离出的区域内直视下完整切除半椎体,刮除残留的半椎体骨质,切除半椎体上下及对侧椎间盘和软骨终板;松解凹侧椎间隙;适当切除上、下椎体的部分椎板,先于凸侧截取适当长度棒,预弯生理性腰椎前凸,置入椎弓根钉,予以初步加压。于凹侧截取适当长度棒,置入椎弓根钉,予以初步撑开。然后,按照凸侧加压、凹侧撑开的原则,交替进行矫形。C形臂透视检查脊柱冠状面平衡及截骨间隙上下终板基本平行,对于存在骶骨倾斜的半椎体,根据冠状面骶骨倾斜角度适当矫正节段性侧弯,尽可能将近段融合固定椎置于水平中立位。将固定节段内椎体的椎板去皮质处理,将切除半椎体后所得的松质骨椎体间残余间隙保留,并将剩余自体骨和(或)同种异体骨植入固定范围以内的椎板、横突间。所有病例术中行脊髓体感诱发电位和运动诱发电位监测。
四、统计学处理采用IBM SPSS 19.0统计软件对所有数据进行统计学分析。所有计量资料以(x±s)表示。采用配对t检验比较患儿术前、术后及末次随访的影像学参数测量结果。P<0.05认为差异有统计学意义。
结 果21例手术时年龄2.17~13.00岁,平均(6.50±3.22)岁;术后随访24~84个月,平均(48.10±17.72)个月;融合固定2~4椎体,平均(2.67± 0.91)个椎体;手术时间120~300 min,平均(168.57±46.18)min;术中出血量100~1 000 mL,平均(368.04±234.58)mL。术中自体输血,输注自体血量69~500 mL,平均(188.24±112.93)mL,仅1例因出血1 000 mL,输注自体血500 mL及新鲜冰冻血浆200 mL,其余病例未输注异体血,见表 1。
|
|
表 1 21例半椎体患儿的基本资料及手术信息 Table 1 The demography and operative information of 21 patients with hemivertebra |
冠状面节段性侧凸、近端代偿弯、SSA、UPA、TS以及矢状面平衡术后、末次随访时与术前比较差异均有统计学意义(P < 0.05);冠状面节段性侧凸、近端代偿弯、SSA、UPA、TS以及矢状面平衡术后与末次随访时比较差异均无统计学意义(P>0.05),表明矫形无明显丢失(表 2)。典型病例见图 1。

|
Download:
|
| 图 1 5岁9个月女童,L5/S1左侧完全分节半椎体 注 A:术前站立脊柱正位片示腰骶段侧凸及近端代偿弯;B:术前站立脊柱侧位片;C、D:术前全脊柱CT片示左侧完全分节半椎体;E、F:术后站立位脊柱正侧位片示节段性侧凸和近端代偿矫正良好;G、H:术后48个月随访站立脊柱正侧位片提示矫形效果满意。 Fig. 1 A girl, 5 years 9 months old, had a L5/S1 left complete-segmented hemivertebrae A:The anteroposterior spinal X-ray showed lumbosacral scoliosis and proximal compensatory curvature before operation; B:The lateral spinal X-ray; C, D:preoperative CT showed left complete-segmented hemivertebrae; E, F:Segmental scoliosis and proximal compensatory curve were corrected after operation; G, H:the correction was satisfactory 48 months after operation | |
|
|
表 2 手术前后及末次随访的影像学统计资料 Table 2 The radiographic parameters pre-, post-operation and at latest follow up |
术后冠状面躯干偏移明显改善,随访过程中平衡进一步改善。6例(28.6%)术前出现冠状面失平衡,术后即刻复查矫正率为43.4%,末次随访时矫正率为53.1%,且所有术前冠状面失平衡患儿术后均明显改善,随访过程中均无冠状面失衡。
术前有16例伴有明显的冠状面骶骨倾斜,发生率76.2%;其中9例为严重冠状面骶骨倾斜,发生率为42.9%。
矢状面节段性后凸、腰椎前凸、胸椎后凸及骨盆矢状位参数(PI、PT、SS)情况,术后即刻、末次随访时与术前比较差异均无统计学意义(P>0.05)。
21例均无内固定失败、感染,假关节形成等并发症;2例术后出现短暂下肢疼痛,经过保守治疗,1例术后2周疼痛缓解,另1例术后1周疼痛缓解。
讨 论腰骶部半椎体位置特殊,比腰段和胸段半椎体治疗难度高[8]。McMaster[2]曾报道,单一、完全分节的腰骶椎半椎体所导致的节段性侧凸畸形每年可加重约1.5°,而继发的近端代偿弯可以每年3°左右的速度进展,并逐渐形成结构性侧凸[9]。早期半椎体切除多通过分期前后路联合入路来施行,但由于手术创伤及风险相对较大,特别是腰骶部前路手术非常复杂,容易造成血管神经损伤,同时随着后路技术的进步,目前一期后路半椎体切除术已逐步取代前后路联合手术,被认为是治疗腰骶部半椎体畸形首选的手术治疗方法[5, 6, 10, 11]。
通过后路切除半椎体及其上下生长软骨板,从而“根治性”治疗此类先天性脊柱畸形,尤其是冠状面失衡的患儿治疗后即刻可获得良好的矫形效果。Zhuang等[5]报道14例腰骶椎半椎体患儿行一期后路半椎体切除短节段融合手术后至少2年以上的随访结果,平均融合3.2个椎体,节段性侧凸末次随访矫正率为87%,冠状面代偿弯末次随访矫正率为57%,矢状面末次随访矫正率54%。Yaszay等[12]发现在腰骶部半椎体患儿中,半椎体切除能显著改善腰骶部平衡状态并恢复冠状面平衡。
本组21例腰骶椎半椎体切除手术的患儿中,平均固定融合节段为2.67个椎体,冠状面及矢状面均获得良好的矫形效果,术后矫形效果满意。本研究中冠状面及矢状面矫形效果满意,与文献报道基本一致;由于腰骶部畸形的发生部位较低,其对整体矢状面的影响相对较小,甚至绝大部分腰骶部半椎体患者的矢状面形态都是正常的,本研究中矢状面节段性前凸、腰椎前凸以及胸椎后凸术前、术后以及末次随访时均未见显著性差异,且都在正常范围内,也证明了这一观点[4]。
先天性脊柱侧凸患儿骶骨倾斜的发生率较高,文献报道约为61.9%,特别是伴有L3及以下半椎体的患儿,发生率更是高达73.7%[13]。骶骨作为整个脊柱的基座,对整个脊柱平衡的维持有重要作用。本研究中统计了21例腰骶椎半椎体患儿,半椎体均位于L3以下,术前冠状面骶骨倾斜发生率为76.2%,严重冠状面骶骨倾斜发生率为42.9%。所以,在实施手术矫形时要考虑冠状面骶骨倾斜带来的影响,单纯切除半椎体后闭合截骨间隙,虽然能达到最大的节段矫形率,但是冠状面骶骨倾斜可能继发引起术后近端融合椎上终板的倾斜,这会导致近端脊柱偏移,出现近端代偿弯。所以,在腰骶部半椎体的矫形过程中,如果存在骶骨倾斜,要根据骶骨倾斜的程度,适当矫正节段性侧凸,必要时使用髂骨骨块、椎间融合器或者钛笼,使近端融合椎上终板维持水平中立位,为近端脊柱提供一个平衡的底座,避免术后出现近端代偿弯、甚至冠状面失衡。本研究中,术后UPA值较术前明显减少,一定程度上说明保证近端融合椎上终板的水平位置可能更有利于冠状面平衡。
由于腰骶椎半椎体下方的骶骨缺少代偿活动能力,常造成明显的近端代偿弯与躯干偏移,这方面的报道已很多[5-12]。但是对腰骶椎半椎体对于骨盆矢状面形态的影响以及矫形手术前后骨盆矢状面序列的变化却很少有研究。本研究中应用PI、SS、PT作为评价指标,在儿童及青少年时期,PI随年龄的增长不断增加,当成年后骨骼发育成熟PI将会保持不变[14]。国外文献报道正常成人的PI值约为51° ~55°[15, 16],李危石[17]等报道我国正常成人PI约为(45±9.6)°,而我国正常儿童及青少年的PI参考值暂无报道。本研究中21例术前PI为(43.4±10.3)°,较正常成人值稍小,属于正常范围,提示腰骶椎半椎体不会引起明显矢状面骨盆平衡的异常。文献报道合并其他椎体畸形的腰骶椎半椎体可导致骨盆前倾或后倾[18]。本组病例中有8例合并其他半椎体患儿,其中合并其他胸椎半椎体5例,合并其他腰椎半椎体3例,未对矢状位骨盆平衡产生明显影响,考虑原因可能有3点:①本组病例均为合并其他部位的半椎体畸形,并非腰椎与骶椎的复杂畸形,对骨盆平衡影响相对较小;②本组病例均为短节段固定,平均固定融合节段为2.67个椎体,尽可能多地保留了腰椎的活动节段,将手术对脊柱-骨盆矢状位形态的影响降低到最小;③本组患儿多在轻度侧凸时接受手术治疗,尚未引起严重脊柱畸形,从而未产生明显骨盆旋转的代偿机制,因此不会产生明显的骨盆失衡。在术后及末次随访时,PI较术前无明显差异,提示对后路腰骶椎半椎体采取切除短节段固定手术对骨盆矢状面平衡没有明显影响。
由于腰骶部半椎体畸形患儿手术年龄较小,手术视野狭小,且椎弓根也相对薄弱(特别是S1的椎弓根),因此手术暴露、椎弓根螺钉置入以及切除半椎体过程中,发生血管神经损伤并发症的风险较高[19]。术前需依据脊柱三维CT、脊髓磁共振检查等对半椎体的类型、固定节段内椎弓根的直径及长度进行充分评估,制定详细的手术方案,以提高术中置钉的精准性,减少神经系统并发症。鉴于儿童骶骨发育的特点,如何提高置入骶骨固定的稳定性是医者关注的焦点,我们的经验是沿S1矢状位的最大径线、钉尾尾倾,在钉道安全的前提下,尽量增加置入螺钉的长度,在确定螺钉直径的情况下提高螺钉的稳定性。如果S1固定欠稳定或者S1发育较小,可选择骶髂螺钉固定至髂骨(图 2)。
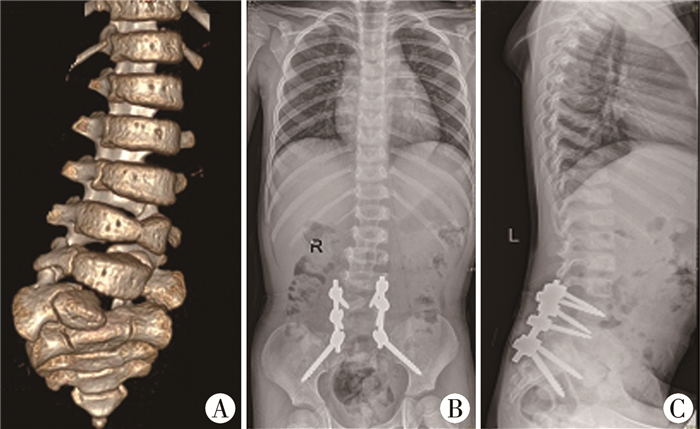
|
Download:
|
| 图 2 应用骶髂螺钉病例 注 A:术前CT重建显示L5/S1右侧完全分节半椎体;远端应用骶髂螺钉固定S1至髂骨;B:术后一年随访脊柱正位显示矫形及固定位置良好;C:术后一年随访脊柱侧位显示矫形及固定位置良好 Fig. 2 A case with sacral Alar-Iliac screw A:preoperative CT showed L5/S1 right complete-segmented hemivertebrae; After the hemivertebrae resection and distal fixation with S1 and iliac, the anteroposterior (B) and lateral (C) spinal X-ray showed the correction and instrumentation was satisfactory 12 months after operation | |
近年来,我科对于先天性脊柱侧凸患儿,依据患儿术前脊柱三维CT数据制作3D模型,术中使用3D模型比对,进一步提高了置钉的效率和精准性;特别是去年,我科引进术中导航机器人,为手术的顺利进行提供了更加全面的保障。另外手术过程中,全程使用脊髓体感诱发电位和运动诱发电位监测,降低了术中脊髓损伤风险[20]。本研究中,术中脊髓监测均未提示神经信号明显降低,未出现严重神经损伤并发症,仅有2例出现短暂半椎体侧下肢疼痛,2例通过保守治疗后自行缓解(1例术后2周缓解,另1例术后1周缓解),考虑可能与术中神经根牵拉以及矫形过程中神经根减压不充分有关。另外,尽管本研究随访病例未发现内固定失败、假关节形成等并发症,但由于腰骶部处于腰椎与骶骨的应力集中区,活动范围大,特殊的生物力学特性,再加上儿童骨质强度差、螺钉置入技术要求高等因素,术后内固定失败的发生率相对其他部位高,所以固定后的植骨融合就显得尤为重要,特别是椎间的植骨[6]。本组病例均将切除的半椎体咬碎植入椎体间残留间隙,促进椎体前柱融合;另外术后护理也很重要,本组病例平均年龄6.5岁,存在患儿年龄小、自我保护意识差等情况,所以术后均佩戴支具保护3个月以减少术后内固定并发症的发生。
本研究也存在一定的局限性:第一,样本量较少;第二,本研究中病例随访时间较短,大部分患儿未经历青春期的生长高峰,因此尚需中远期的随访结果。
综上所述,对于腰骶部半椎体畸形的患者早期行一期后路半椎体切除、短节段固定融合手术是可行的,其优点是手术难度小、侵袭性小、神经损伤等并发症少;其次,早期手术只需要短节段融合,延迟手术治疗将导致需要融合包括结构性代偿弯在内的较长节段;早期手术不仅能够取得较好的矫形效果,而且还能提高近期及远期的手术疗效。
| 1 |
Hedequist D, Emans J. Congenital scoliosis:a review and update[J]. J Pediatr Orthop, 2007, 27(1): 106-116. DOI:10.1097/MOP.0000000000000518. |
| 2 |
Mcmaster MJ, Singh H. Natural history of congenital kyphosis and Kyphoscoliosis:a study of one hundred and twelve patients[J]. J Bone Joint Surg Am, 1999, 81(10): 1367-1383. DOI:10.2106/00004623-199910000-00002. |
| 3 |
Bollini G, Docquier PL, Viehweger E, et al. Lumbosacral hemivertebrae resection by combines approach:medium- and long-term follow-up[J]. Spine, 2006, 31(11): 1232-1239. DOI:10.1097/01.brs.0000217616.17692.a0. |
| 4 |
Slabaugh PB, Winter RB, Lonstein JE, et al. Lumbosacral hemivertebrae:a review of.twenty-four patients, with excision in eight[J]. Spine, 1980, 5(3): 234-244. |
| 5 |
Zhuang Q, Zhang J, Li S, et al. One-stage posterior-only lumbosacral hemivertebra resection with short segmental fusion:a more than 2-year follow-up[J]. Eur Spine, 2016, 25(5): 1567-1574. DOI:10.1007/s00586-015-3995-x. |
| 6 |
Lyu Q, Hu B, Zhou C, et al. The efficacy of posterior hemivertebra.resection with lumbosacral fixation and fusion in the treatment of congenital scoliosis:A more than 2-year follow-up study[J]. Clin Neurol Neurosurg, 2018, 164: 154-159. DOI:10.1016/j.clineuro.2017.12.002. |
| 7 |
Bollini G, Docquier PL, Viehweger E, et al. Lumbar hemivertebra resection[J]. J Bone Joint Surg Am, 2006, 88(5): 1043-1052. DOI:10.2106/JBJS.E.00530. |
| 8 |
Li Y, Wang G, Jiang Z, et al. One-stage posterior excision of lumbosacral hemivertebrae:Retrospective study of case series and literature review[J]. Medicine (Baltimore), 2017, 96(43): e8393. DOI:10.1097/MD.0000000000008393. |
| 9 |
McMaster MJ, David CV. Hemivertebra as a cause of scoliosis:a study of 104 patients[J]. J Bone Joint Surg Br, 1986, 68(4): 588-595. DOI:10.1302/0301-620x.68b4.3733836. |
| 10 |
Bollini G, Docquier PL, Viehweger E, et al. Thoracolumbar hemivertebrae resection by.double approach in a single procedure:long-term follow-up[J]. Spine, 2006, 31(15): 1745-1757. DOI:10.1097/01.brs.0000224176.40457.52. |
| 11 |
Nakamura H, Matsuda H, Konishi S, et al. Single-stage Excision of Hemivertebrae via the Posterior Approach Alone for Congenital Spine Deformity:Follow-Up Period Longer Than Ten Years[J]. Spine (Phila Pa 1976), 2002, 27: 110-115. DOI:10.1097/00007632-200201010-00026. |
| 12 |
Yaszay B, O'Brien M, Shuffiebarger HL, et al. Efficacy of hemivertebra resection for congenital scoliosis:a multicenter retrospective comparison of three surgical techniques[J]. Spine, 2011, 36(24): 2052-2060. DOI:10.1097/BRS.0b013e318233f4bb. |
| 13 |
张延斌, 仉建国, 邱贵兴, 等. 伴有骶骨倾斜的腰椎先天性脊柱侧凸患儿的手术治疗策略[J]. 中华骨与关节外科杂志, 2018, 11(3): 192-196. DOI:10.3969/j.issn.2095-9958.2018.03.007. Zhang YB, Zhang JG, Qiu GX, et al. Surgical strategy for sacral slanting in early-onset congenital scoliosis with lumbar hemivertebra[J]. Chinese Journal of Bone and Joint Surgery, 2018, 11(3): 192-196. DOI:10.3969/j.issn.2095-9958.2018.03.007. |
| 14 |
Mac-Thiong JM, Berthonnaud E, Dimar JR, et al. Sagittal alignment of the spine and pelvis during growth[J]. Spine, 2004, 29(15): 1642-1647. DOI:10.1097/01.BRS.0000132312.78469.7B. |
| 15 |
Labelle H, Roussouly P, Berthonnaud E, et al. Spondylolisthesis, pelvic incidence, and spioopelvic balance:a correlation study[J]. Spine, 2004, 29(18): 2049-2054. DOI:10.1097/01.brs.0000138279.53439.cc. |
| 16 |
Boulay C, Tardieu C, Hecquet J, et al. Sagittal alignment of spine and pelvic regulated by pelvic incidence:standard values and prediction of lordosis[J]. Eur Spine J, 2006, 15(4): 415-422. DOI:10.1007/s00586-005-0984-5. |
| 17 |
李危石, 孙卓然, 陈仲强. 正常脊柱-骨盆矢状位参数的影像学研究[J]. 中华骨科杂志, 2013, 33(5): 447-453. DOI:10.3760/cma.j.issn.0253-2352.2013.05.003. Li WS, Sun ZR, Chen ZQ. Radiographic analysis of sagittal spino-pelvic alignment in asymptomatic Chinese adults[J]. Chinese Journal of Orthopaedics, 2013, 33(5): 447-453. DOI:10.3760/cma.j.issn.0253-2352.2013.05.003. |
| 18 |
杨凯, 陶惠人, 李寰, 等. 先天性腰骶部畸形对骨盆平衡的影响[J]. 中国脊柱脊髓杂志, 2018, 28(12): 1089-1094. DOI:10.3969/j.issn.1004-406X.2018.12.06. Yang K, Tao HR, Li H, et al. The influence of congenital lumbosacral deformity on pelvic balance[J]. Chinese Journal of Spine and Spinal Cord, 2018, 28(12): 1089-1094. DOI:10.3969/j.issn.1004-406X.2018.12.06. |
| 19 |
Crostelli M, Mazza O, Mariani M. Posterior approach lumbar and thoracolumbar.hemivertebra resection in congenital scolosis in children under 10 years of age:results with 3 years mean follow up[J]. Eur Spine J, 2014, 23(1): 209-215. DOI:10.1007/s00586-013-2933-z. |
| 20 |
Chang DG, Kim JH, Ha KY, et al. Posterior hemivertebra resection and short segment fusion.with pedicle screw fixation for congenital scoliosis in children under age 10 years:greater than 7-year follow Up[J]. Spine(Phila Pa 1976), 2015, 40(8): 484-491. DOI:10.1097/BRS.0000000000000809. |
 2020, Vol. 19
2020, Vol. 19


