2. 中南大学湘雅医院神经外科(湖南省长沙市, 410007)
2. Department of Neurosurgery, Affiliated Xiangya Hospital, Central South University, Changsha 410007, China
颅内动脉瘤(intracranial aneurysm)破裂引起蛛网膜下腔出血约占所有脑卒中的2% ~7%,占脑卒中死亡的27%。颅内动脉瘤主要是由血流动力学应力,持续的血管异常再塑形改变以及感染、炎症等原因所致[1, 2]。该病可发生于任何年龄,随年龄的增长其发病风险随之增高,峰值年龄为60~79岁。而婴幼儿颅内动脉瘤极为少见,约占总病例数的1% ~2%[3]。Allison等[4]研究发现,与成人颅内动脉瘤相比,婴幼儿颅内动脉瘤较多发生于后循环,其发病原因多为霉菌性和外伤性。目前国内关于2岁以下的婴幼儿颅内动脉瘤病例报道中,行开颅手术动脉瘤夹闭术治疗的报道甚少。本研究回顾性分析湖南省儿童医院神经外科收治的1例2月龄颅内巨大动脉瘤患儿的临床资料,并结合文献复习,探讨婴幼儿颅内动脉瘤的临床特征、诊治策略、病理特点和预后情况。
材料与方法 一、临床资料患儿,女,2月龄,因“呕吐、抽搐1周”转入湖南省儿童医院神经外科住院治疗。体格检查:神清,精神反应一般,前囟平软,张力不高,双侧瞳孔等大等圆,对光反射灵敏,颈软,四肢活动可,肌张力正常,病理征阴性。影像学检查:外院头颅CT提示双侧脑室内少量出血、幕上梗阻性脑积水(轻度);右枕区和左枕顶区硬膜下血肿;蛛网膜下腔出血。头颅MRI平扫+增强(图 1)提示:①左侧额叶类圆形异常信号影,呈明显均匀强化,考虑动脉瘤或血管畸形可能性大;②蛛网膜下腔出血,颅后窝及左侧颞顶硬膜下血肿;③双侧侧脑室扩张,第三脑室较饱满。

|
Download:
|
| 图 1 婴幼儿颅内动脉瘤术前MRI图 Fig. 1 Preoperative MRI of intracranial aneurysm in infants | |
入院后暂予止血、抗癫痫等对症治疗,经20 d治疗后复查头颅MRI平扫+增强+MRA(图 2)结果为:①左侧中颅窝病变范围大致同前,T1WI及FLAIR上信号较前增高,部分弥散稍受限,建议结合临床;②左侧大脑后交通动脉及大脑前动脉A1段显示较对侧细小,考虑为正常变异可能性大。于入院第2天行全脑血管DSA造影术。左侧颈内动脉造影时左侧颈大脑中动脉M1段可见一巨大动脉瘤。诊断:左侧大脑中动脉动脉瘤, 见图 3。

|
Download:
|
| 图 2 婴幼儿颅内动脉瘤术前MRA图 Fig. 2 Preoperative MRA of intracranial aneurysm in infants | |

|
Download:
|
| 图 3 婴幼儿颅内动脉瘤术前DSA图 Fig. 3 Preoperative DSA of intracranial aneurysm in infants | |
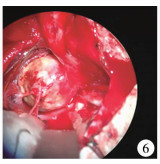
全身麻醉后取仰卧位,头稍右偏15°,取左侧翼点入路,显露侧裂静脉后分离侧裂池,探查颈内动脉及大脑中动脉,见大脑中M1段有一巨大球形动脉瘤,直径约2 cm,瘤体与周围脑组织粘连,载瘤动脉及瘤颈显示不清,分离瘤体与之粘连脑组织,见动脉瘤载瘤动脉来源于左侧大脑中动脉M1段一小分支,探查左侧颈内动脉完整,Mini动脉瘤夹夹闭瘤颈,切开瘤体,见瘤腔内形成血栓,清除瘤腔内血栓,切除部分瘤体壁,用棉纤维包饶残留瘤体壁,手术过程顺利。
三、文献检索检索PubMed、SpringerLink、Google Scholar、中国生物医学文献数据库(CBM)、中国知网、万方和维普数据库。检索关键词:颅内(intracranial)、婴幼儿(infants)、动脉瘤(aneurysm)。检索截止日期为2019年10月31日。病例纳入及排除标准:①患儿手术年龄为婴幼儿;②手术治疗;③动脉瘤而非动静脉畸形;④对同一作者、医院、研究所、数据库重复报道的病例排除; ⑤文献中对患儿临床资料无具体描述或不清者予以排除。检索文献中一篇为3岁动脉瘤治疗予以排除,最终有7例婴幼儿颅内动脉瘤纳入本次研究。对纳入本研究病例的一般资料、治疗经过以及随访结果进行回顾性分析。
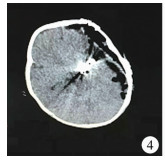
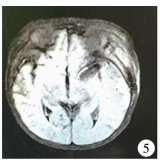
结 果本院1例患儿术后予以抗感染、维持水电解质平衡、降颅压等综合治疗。术后当天复查头颅CT(图 4),提示“左侧大脑中动脉动脉瘤术后”改变,颅内积气,左侧额颞顶叶脑水肿,少量硬膜下和蛛网膜下腔出血。术后第1天拔除气管导管,心电监护下各项生命体征平稳,患儿无明显颅高压和呼吸道病变表现,予以母乳喂养;术后第3天停用心电监护转入普通病房;术后7 d复查头颅MRI+MRA(图 5),提示“左侧大脑中动脉动脉瘤术后”改变,原左侧大脑中动脉动脉瘤已未见显示。左侧额颞顶叶脑水肿,左侧额颞部少量硬膜下出血和蛛网膜下腔出血,颅内少量积气,左侧额颞部及颌面部软组织肿胀;左侧大脑后交通动脉较右侧细小。术后10 d后患儿一般情况良好,生命体征平稳,饮食及大小便正常, 予以出院。病理检查结果提示:(大脑中动脉)送检一大小为1.5 cm×1.5 cm×0.3 cm的软组织,镜下可见玻变纤维组织构成的囊壁内有出血、铁色素颗粒沉积及多灶钙化,附壁少量血栓结构,结合临床资料考虑动脉瘤并血栓形成及钙化,见图 7、图 8。患儿相继于术后6个月、12个月来院随访复查;患儿发育良好,无明显临床症状,精神营养好,智力同正常同龄儿。先后两次复查头颅MRI+MRA未见明显异常。
|
Download:
|
| 图 4 婴幼儿颅内动脉瘤术后复查头部CT图 Fig. 4 Postoperative head CT scan of intracranial aneurysm in infants | |
|
Download:
|
| 图 5 婴幼儿颅内动脉瘤术后复查头部MRI图 Fig. 5 Postoperative brain MRI of intracranial aneurysm in infants | |
|
Download:
|
| 图 6 术中显露动脉瘤 Fig. 6 Intraoperative exposure of aneurysm | |

|
Download:
|
| 图 7 术中夹闭切除动脉瘤后 Fig. 7 After intraoperative clipping and resection of aneurysm | |

|
Download:
|
| 图 8 切除大体标本 Fig. 8 Removal of gross specimen | |
文献报道6例患儿为婴幼儿期颅内动脉瘤,结合本组1例,共7例患儿,具体临床资料见表 1,男女比为1 : 6,平均年龄为4.29个月。6例以癫痫症状为首要临床表现,1例以嗜睡为首要临床表现。6例动脉瘤位于大脑中动脉,1例位于颈内动脉。5例影像学表现为脑实质出现,1例为硬膜下出血,1例为蛛网膜下腔出血。6例FISHER分级为Ⅳ级,1例为Ⅱ级。7例动脉瘤瘤体大小平均为0.99 cm,其中本病例动脉瘤瘤体直径最大为1.5 cm。6例(6/7,85.7%)行开颅显微镜下动脉瘤夹闭术,1例(1/7, 14.3%)行开颅显微镜下动脉瘤切除术。7例术后均确诊为颅内动脉瘤。3例预后正常,4例出现部分肢体活动功能障碍。
|
|
表 1 7例患儿临床资料 Table 1 Clinical profiles of 7 children |
儿童及青少年颅内动脉瘤十分少见,占颅内动脉瘤0.5% ~4.6%,其中颈内动脉M1段的巨大动脉瘤就更加罕见了,目前尚未见国内外有文献报道[4]。经股动脉脑血管造影检查是诊断颅内动脉瘤的金标准[5]。Lasjaunias等[6]认为儿童颅内动脉可能由内因和外因相互作用导致。内因多为先天性血管壁结构异常、功能异常,导致血管修复能力减退或消失;外因多由感染、外伤、免疫等因素引起。创伤性动脉瘤儿童发病率较高,14% ~39%颅内动脉瘤病儿是由创伤诱发,多见于男性[7]。本例患儿为2月龄颅内巨大动脉瘤,其原因不明,初步认为内因可能性更大。
颅内动脉瘤治疗的目的是防止再出血和因出血引发一系列并发症,如延迟性脑出血。选择最佳的手术治疗时机一直是备受争议的问题。神经外科医师曾尝试早期开颅夹闭动脉瘤,但在出血早期因脑肿胀和神经系统功能不稳定会增加手术难度,导致围手术期的病死率和致残率较高[8];相反,延期手术即在出血2周后进行,上述困难较少,疗效也较好。对于儿童颅内动脉瘤来说,随着神经显微技术及血管内介入治疗的提高,其预后通常也较好[9]。据文献报道等待手术期间可伴有12%的再出血,30%的局灶性脑缺血并发症,特别需要注意的是15%的再出血发生在术后。动脉瘤蛛网膜下腔出血指南(2012年)和欧洲脑动脉瘤、蛛网膜下腔出血指南(2013年)均认为出血的脑动脉瘤应尽早行手术治疗,且不受患儿的临床分级、多发动脉瘤、年龄限制。但对于以下情况应考虑延迟手术:①复杂动脉瘤、巨型动脉瘤;②术时需较长时间暂时阻断载瘤动脉者。本例患儿是发病20余天后再行脑血管造影和开颅探查颅内动脉瘤夹闭切除术,因考虑到患儿瘤体巨大,入院时一般情况尚可,无明显神经系统阳性体征,且婴幼儿对于脑血管痉挛耐受性较强,发生脑缺血概率低,故先采取保守治疗措施,待患儿脑肿胀消退后再行开颅手术,减少了术中风险[10]。故本研究认为,对于复杂、巨大的婴幼儿动脉瘤手术时机的把握可以适当延迟,这样可以减少术中风险,利于患儿预后。
对于儿童颅内动脉瘤的治疗目前主要有显微外科动脉瘤夹闭和血管内介入栓塞术两种方式。目前认为不管是夹闭还是介入,应尽可能完全闭塞动脉瘤,但需要对闭塞载瘤动脉的血流动力学改变及对周围组织影响进行评估,对于可夹闭、可介入的动脉瘤应尽量选择介入手术。夹闭更适用于以下患儿:①伴有大的颅内血肿,②大脑中动脉动脉瘤。而介入手术治疗更适用于以下:①年龄>70岁,②重症患儿,③基底动脉顶端动脉瘤。血管内介入栓塞术在国外大医院广泛应用[11, 12]。Sanai[13]报告32例小儿动脉瘤,手术夹闭13例,动脉瘤闭塞率94%;而血管内治疗动脉瘤16例,动脉瘤完全闭塞率82%[4]。龙天霖[14]曾报道采用介入治疗婴幼儿颅内巨大动脉瘤,年龄较本例患儿明显偏大。因此,本研究认为选择显微外科夹闭术还是介入栓塞术,除需考虑动脉瘤位置、大小、医院技术条件等因素外,还需要考虑患儿年龄及体重等因素[15]。如介入治疗需考虑患儿血管管径偏小导致的穿刺置管困难,血管内治疗诱发再出血的风险,微导管是否能进入载瘤动脉和长时间暴露在射线下可能出现的远期毒副反应等。该患儿为2月龄婴幼儿,目前无该年龄段动脉瘤弹簧圈栓塞病例报道,且本例由于动脉瘤较大,行介入治疗的过程中发生动脉瘤破裂的风险较高。除此以外,本例瘤体位于左侧大脑中动脉M1段小分支,血管直径相对较细,微导管难以进入。因此本例选择先行脑血管造影再行行动脉瘤夹闭术。
由于该例患儿年龄偏小,血管直径细小,故选择4F单弯导管进行全脑血管造影,确定动脉瘤载瘤动脉位置,这对于手术入路的选择以及手术探查动脉瘤有很好的指导作用。通过本例患儿的治疗发现造影显示的瘤体大小较磁共振及术中显示瘤体偏小,这可能与瘤体中含有较多的血栓,导致造影时瘤体显影较实际情况偏小有关。因此,这提示在评估瘤体大小时不能单凭造影结果,而应结合CT或者MRI检查进行综合评估。
颅内动脉瘤夹闭术在全身麻醉下进行,一切可能引起疼痛的操作都应在麻醉完成后进行,以免刺激机体引起血压增高,导致动脉瘤破裂[16]。对于动脉瘤的处理经验如下:通常情况下不必游离和处理瘤体,但由于本例患儿瘤体将瘤颈及载瘤动脉覆盖,不得不先游离瘤体,此时需特别小心,因瘤体顶部壁较薄,易破裂出血。待完整暴露瘤颈,显露载瘤动脉后,在保证载瘤动脉通畅的情况下于瘤颈处予以Mini动脉瘤夹夹闭。另外因该例患儿瘤体巨大,为解除动脉瘤对周围血管神经的压迫,切除大部分瘤体,残留瘤壁予以棉丝包绕防止出血。
综上通过回顾性分析上述病例,颅内动脉瘤患儿在经过合适的治疗后均取得不错的治疗效果,故认为婴幼儿颅内动脉瘤早期诊断后选择合适的手术时机及手术方式治疗能取得良好的预后。
| 1 |
Krings T, Piske RL, Lasjaunias PL. Intracranial arterial aneurysm vasculopathies:targeting the outer vessel wall[J]. Neuroradiology, 2005, 47(12): 931-937. DOI:10.1007/s00234-005-1438-9. |
| 2 |
Hashimoto T, Meng H, Young WL. Intracranial aneurysms:links among inflammation, hemodynamics and vascular remodeling[J]. Neurol Res, 2006, 28(4): 372-380. DOI:10.1179/016164106X14973. |
| 3 |
吴永红. 婴幼儿颅内动脉瘤[J]. 国外医学:临床放射学分册, 1999, 2(5): 294. Wu YH. Intracranial arterial aneurysm in infants and toddlers[J]. Foreign Medicine:Volume of Clinical Radiology, 1999, 2(5): 294. |
| 4 |
Allison JW, Davis PC, Sato Y, et al. Intracranial aneurysms in infants and children[J]. Pediatric Radiology, 1998, 28(4): 223-229. DOI:10.1007/s00247005033. |
| 5 |
李艳峰, 李庆, 周定中, 等. CTA、TOF-MRA、3D-DSA在颅内动脉瘤临床诊断中的效果评价[J]. 湘南学院学报(医学版), 2014, 16(4): 35-37. DOI:10.3969/j.issn.1673-498x.2014.04.013. Li YF, Li Q, Zhou DZ, et al. Efficacy evaluations of CTA, TOF-MRA and 3D-DSA in clinical diagnoses of intracranial arterial aneurysms[J]. Journal of Xiangnan University (Medicine Edition), 2014, 16(4): 35-37. DOI:10.3969/j.issn.1673-498x.2014.04.013. |
| 6 |
Lasjaunias PL, Campi A, Rodesch G, et al. Aneurysmal disease in children.Review of 20 cases with intracranialarterial localizations[J]. Interv Neuroradio, 1997, 3(3): 215-229. DOI:10.1177/159101999700300304. |
| 7 |
Alawi A, Edgell RC, Elbabaa SK, et al. Treatment of cere bral aneurysms in children:analysis of the Kids' Inpatient Database[J]. J Neurosurg Pediatr, 2014, 14(1): 23-30. DOI:10.3171/2014.4.PEDS13464. |
| 8 |
Ronit A, Marlise PS, Gall R, et al. The role of endovascular treatment for pediatric aneurysms[J]. Childs Nerv Syst, 2005, 21(12): 1030-1036. DOI:10.1007/s00381-005-1152-2. |
| 9 |
梁建涛, 凌锋, 鲍遇海, 等. 儿童颅内动脉瘤的诊断治疗进展[J]. 中国脑血管病杂志, 2008, 5(10): 477-479. DOI:10.3969/j.issn.1672-5921.2008.10.012. Liang JT, Ling F, Bao YH, et al. Advances of diagnosis and treatment for pediatric intracranial aneurysm[J]. Chin J Cerebrovasc Dis, 2008, 5(10): 477-479. DOI:10.3969/j.issn.1672-5921.2008.10.012. |
| 10 |
Wojtacha M, Bazowski P, Mandera M, et al. Cerebral aneurysms in childhood[J]. Childs Nerv Syst, 2001, 17(1-2): 37-41. DOI:10.1007/s003810000378. |
| 11 |
Gemmete JJ, Toma AK, Davagnanam I, et al. Pediatric Cerebral Aneurysms[J]. Neuroimaging Clin N Am, 2013, 23(4): 771-779. DOI:10.1016/j.nic.2013.03.018. |
| 12 |
Meljnikov I, Vuleković P, Cigić T, et al. Treatment of pediatric patient with ruptured intracranial aneurysm-case report[J]. Med Pregl, 2012, 65(7-8): 331-336. DOI:10.2298/mpns1208331m. |
| 13 |
Sanai N, Quinones-Hinojosa A, Gupta NM, et al. Pediatric intracranial neurysms:durability of treatment following microsurgical and endovascular management[J]. J Neurosurg, 2006, 104(2 Suppl): 82-89. DOI:10.3171/ped.2006.104.2.3. |
| 14 |
龙天霖, 郭庆东, 刘伟, 等. 婴幼儿颅内巨大动脉瘤介入治疗1例[J]. 中华神经外科疾病研究杂志, 2014, 13(3): 280-281. Long TL, Guo QD, Liu Wei, et al. Interventional therapy of one infant/toddler case of giant intracranial aneurysm[J]. Chin J Neurosurg Dis Res, 2014, 13(3): 280-281. |
| 15 |
Briganti F, Cirillo S, Caranci F, et al. Development of "de novo" aneurysms following endovascular procedures[J]. Neuroradiology, 2002, 44(7): 604-609. DOI:10.1007/s00234-001-0732-4. |
| 16 |
Chi YL, Li ZS, Lin CS, et al. Evaluation of the postoperative cognitive dysfunction in elderly patients with general anesthesia[J]. Eur Rev Med Pharmacol Sci, 2017, 21(6): 1346-1354. |
 2020, Vol. 19
2020, Vol. 19


