脑积水是小儿神经外科常见疾病,脑室腹腔分流术是治疗小儿脑积水的标准术式[1]。分流管脑室端梗阻是主要的远期并发症之一,而分流管脑室端位于合适位置是防止分流管脑室端梗阻的重要措施。虽然目前仍无充分证据证明经额角、经枕角经三角区3种入路方式进行脑室端穿刺哪种方式更好,但是脑室端的头端(指含有侧孔的头端一段)远离脉络丛,且不在脑组织内是防止远期发生脑室端梗阻的一般原则[2]。经枕角脑室穿刺目前是许多小儿神经外科医师采用的入路方式,但经枕角穿刺分流管脑室端走行距离长,方向不易把握,易造成穿刺偏差,操作较经额角穿刺困难且风险高。本文作者发明了一款经枕角脑室穿刺定位器(专利号:ZL 2016 2 1358018.X),并进行了初步临床试用,显著提高了脑室端位置满意率,减少了术中穿刺次数,无手术相关并发症发生,效果良好。
材料与方法 一、临床资料2016年5月至2017年11月,采用经枕角脑室穿刺定位器对36例脑积水患儿行脑室腹腔分流术,其中男童26例,女童10例,年龄范围为1个月至10岁,平均年龄19个月。先天性脑积水23例,肿瘤引起的脑积水7例,出血引起的脑积水3例,感染引起的脑积水3例。术中脑室穿刺绝大部分采用经右侧枕角入路,特殊情况采用经左侧枕角入路。
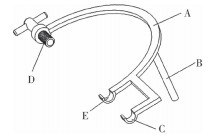
二、定位器设计及使用1.经枕角脑室穿刺定位器结构(图 1):定位器主体为半圆形的弓形臂,弓形臂前端为调节螺孔,内含有调节螺栓,螺栓的头端为锥形盲孔。弓形臂的后端为两个承托凹槽,调节螺栓及两个承托凹槽三者的轴线位于一条直线上。弓形壁的一侧为辅助手柄。
|
Download:
|
| 图 1 经枕角脑室穿刺定位器A:弓形臂;B:辅助手柄;C、E:承托凹槽;D:调节螺栓 Fig. 1 The parieto-occipital ventricular catheter ruler A:trunk; B:assisting arm; C/E:fixing groove; D:adjustable bolt | |
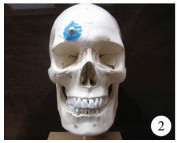
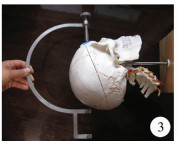
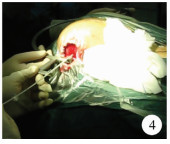
2.使用方法:以经右侧枕角脑室穿刺为例。首先定位头颅前定位点位于右侧眶上缘中点上方1~2 cm,并贴心电监测电极片标记(图 2)。然后定位入颅点,位于枕外粗隆上方6 cm,右侧旁开2.5~3 cm。调节螺栓,使螺栓头端与第一承托凹槽的距离稍大于前定位点至入颅点的间距,以能使头颅刚好嵌入弓形臂内。于入颅点颅骨钻孔,硬膜切开后,将调节螺栓的锥形盲孔与贴于前定位点心电监测电极片的乳头嵌合,将承托凹槽对准入颅点,使调节螺栓及两个承托凹槽三者的轴线与穿刺方向重合,固定穿刺方向(图 3)。将分流管脑室端至于承托凹槽内,缓慢刺入脑组织(图 4)。术前要在头颅CT上测量两个距离:一是入颅点至理想脑室端顶点的距离,决定置入脑室端的长度;二是测量入颅点至同侧丘脑后缘的距离,决定穿刺过程中撤离定位器及穿刺针芯时机。缓慢穿刺过程中有脑脊液流出时,说明进入侧脑室,继续缓慢进入,当穿刺长度到达丘脑后缘时,再小心进入1~2 cm,以保证分流管头端进入侧脑室体部而不是颞角,此时,撤离定位器,撤除穿刺针芯,用镊子将分流管继续向颅内送入,此时不必再考虑分流管的方向,至预定的长度后,穿刺过程结束。
|
Download:
|
| 图 2 前定位点位于同侧眶上缘中点上1~2 cm Fig. 2 Anterior point is 1-2 cm above the midpoint of ipsilateral orbital margin | |
|
Download:
|
| 图 3 经枕角脑室穿刺定位器使用方法 Fig. 3 Method of applying the parieto-occipital ventricular catheter ruler | |
|
Download:
|
| 图 4 经枕角脑室穿刺定位器行脑室腹腔分流术中照片 Fig. 4 Intra-operative photo | |
3.位置满意定义为:分流管脑室端位于侧脑室纵向长轴上,经过侧脑室体部,头端超过室间孔水平,位于侧脑室额角。头端远离脉络丛和脑组织(图 5)。

|
Download:
|
| 图 5 脑室端满意位置 Fig. 5 Appropriate ventricular catheter position | |
采用经枕角脑室穿刺定位器辅助对36例脑积水患儿行脑室腹腔分流术。所有患儿1次穿刺成功,无术中并发症发生,无深部血管损伤出血,无意外的神经损伤。位置满意率100%。随访18个月,尚无一例脑室端梗阻发生。
讨 论脑室腹腔分流术是小儿神经外科最常见的手术之一,虽然手术操作简单,但手术远期并发症较多,如感染、梗阻等。分流管梗阻的最常见原因是脑室端阻塞。
一、脑室穿刺经额角或经枕角入路的优缺点置入脑室端是经额角入路好,还是经枕角入路好,目前尚没有定论。经额角入路的优点是穿刺相对简单,穿刺距离短,方向容易把握,准确率高,分流管悬吊于侧脑室的顶壁,远离脉络丛,被脉络丛包裹的可能性小。其缺点是在分流过程中还需要一个耳后的中继切口。但最主要的问题是,因分流管脑室内长度短,而位于头皮下的分流管位于头颅的圆周上,婴儿头颅还会继续增大,加之脑积水的好转,脑组织的增厚,远期会造成脑室端部分或全部退入到脑组织内,造成分流管脑室端阻塞。经枕角入路的优点是分流管位于脑室内的长轴上,分流管位于头颅的直径上,位于圆周上的分流管长度短,随着头颅的增长和脑积水的好转,分流管退出脑室的可能性明显降低。另外,无需另加中继切口,有研究表明经枕角穿刺癫痫发生率也低于额角穿刺。枕角穿刺缺点是穿刺距离长,穿刺方向不易把握,易造成不满意的脑室端位置,如穿入对侧、颞角、丘脑内等,也可能造成深部血管损伤而引起大出血,若穿刺长度不足,脑室端头端靠近脉络丛,易被脉络丛包裹阻塞。最近美国脑积水临床研究协作网的多中心研究显示,脑室端位置移动或不满意与 < 6个月的婴儿和经枕角穿刺有关[3]。这充分说明了经额角和经枕角穿刺各有优缺点。因为 < 6个月的婴儿,头颅不断增长,易造成分流管移位;而经枕角穿刺,操作困难,不易把握,易出现分流管位置不满意。
脑室腹腔分流术的脑室穿刺中,主要有经额角穿刺和经枕角穿刺两种方式可供选择,这与手术医生的习惯有关。但是不管采用何种入路方法,都需要尽力提高脑室穿刺位置的满意率,以减少远期并发症的发生。如采用分流内镜、神经导航、术中超声等辅助手段都是为了提高穿刺成功率,近期还有采用智能手机APP的辅助进行脑室穿刺的报道[4-8]。对于儿童脑积水,尤其是婴儿脑积水,要面临随着患儿头颅的不断增长和脑积水的好转,经额角入路脑室端退回脑组织内造成梗阻的发生率更高。所以,对于婴儿脑积水,经枕角入路仍是较好的选择。
二、经枕角脑室穿刺定位器的应用效果采用枕角入路,将脑室端置入满意位置,脑室端的头端置入侧脑室的额角,能降低脉络丛包裹的可能性[9]。可用导航协助或内镜协助,准确放置脑室端位置[10, 11]。但均需要大型仪器,且操作复杂。因此,研究一种简洁而有效的辅助器械,协助脑室端的放置是非常必要的。
经过研究,作者设计了一种经枕角脑室穿刺定位器,并在婴儿脑积水脑室腹腔分流术中应用,发现效果良好,脑室端位置满意率达到100%。所有患儿1次穿刺成功,术中无并发症发生,无深部血管出血,无意外的神经损伤。随访18个月,无脑室端梗阻发生。Wilson等[6]报道徒手放置脑室端的位置满意率为55%。同样,诸多研究报道徒手放置脑室端的位置满意率为40% ~85%[7, 12]。Huyette等[13]回顾性收集了98例徒手脑室穿刺病例,放置脑室端的位置满意率为56.1%,而7.1%脑室端尖端位于对侧脑室,8.2%位于第三脑室,6.1%位于半球间裂,22.4%位于脑室外空间。本装置完美地解决了经枕角脑室穿刺易出现脑室端位置不满意的问题。
三、经枕角脑室穿刺定位器的特点经文献检索,我们发现1995年美国的Howard医生就有类似器械的应用,但并没有广泛应用[14]。该定位器与本文定位器的原理是一致的,但器械及手术细节上仍有较大不同。首先,Howard的设计是定位套筒,定位套筒固定于弓形臂上,通过调节螺丝,调节定位套筒的位置,以适应头颅的直径。所以,脑室端置入定位套筒中穿刺脑室,穿刺完成后撤除装置困难、复杂,易造成分流管位置移动,且无法在穿刺过程中撤除定位器。而我们的设计是承托凹槽,可以在穿刺过程中任何时候都方便撤除定位器,且不会对分流管的位置产生影响。Howard定位器的前端设计是一个不可调节的尖钉,对准前定位点,需另外铺一个垫板保护皮肤,铺无菌单时,需用透明贴,术中必须显露前定位点,操作复杂,且尖钉与垫板无嵌合,易造成定位器滑脱及定位不准确。本定位器前端可调,将调节弓形臂直径的功能转移到前端,简化了定位器后端的复杂程度,而后端涉及到分流管的植入,简洁的后端设计有利于植入操作。前端采用定位螺栓,且螺栓顶端为锥形盲孔,前定位点贴心电监测的电极片,取材方便,无需消毒,正常铺无菌单,也能透过无菌单摸到电极片乳头的位置。锥形盲孔与电极片的乳头嵌合良好,不易移位,定位准确。除此以外,本定位器部件少,简洁,整体化好,较Howard定位器更加实用方便。
四、穿刺时的注意事项穿刺时要测量两个距离:入颅点至理想脑室端顶点的距离及入颅点至同侧丘脑后缘的距离。将定位器定位螺栓的锥形盲孔对准电极片乳头,将承托凹槽轴线通过入颅点固定穿刺方向,将带着金属芯的脑室端放置到承托凹槽上,缓慢前行,至丘脑后缘时,再轻轻进入1 cm,此时尖端已经进入了侧脑室体部,撤除定位器和金属芯后,用镊子将剩余的预计长度缓慢置入脑室内,此时无需再考虑穿刺方向。这种分段穿刺的方法既保证了穿刺方向的准确性,又减少了颅内深部神经及血管损伤的可能性。
本组病例脑室端均顺利达到满意位置,但是否能降低脑室端梗阻发生率还需要进一步随访研究。
| 1 |
王贤书, 张晓茹, 杨志国, 等. 脑室腹腔分流术治疗婴儿脑积水120例[J]. 临床小儿外科杂志, 2011, 10(2): 105-106. DOI:10.3969/j.issn.1671-6353.2011.02.008. Wang XS, Zhang XR, Yang ZG, et al. Ventriculo-peritoneal shunt surgery of infants hydrocephalus:a clinical research[J]. J Clin Ped Sur, 2011, 10(2): 105-106. DOI:10.3969/j.issn.1671-6353.2011.02.008. |
| 2 |
Kemp J, Flannery AM, Tamber MS, et al. Pediatric hydrocephalus:systematic literature review and evidence-based guidelines.Part 9:Effect of ventricular catheter entry point and position[J]. J Neurosurg Pediatr, 2014, 14(Suppl 1): 72-76. DOI:10.3171/2014.7.PEDS14329. |
| 3 |
Whitehead WE, Riva-Cambrin J, Wellons JC, et al. Factors associated with ventricular catheter movement and inaccurate catheter location:post hoc analysis of the hydrocephalus clinical research network ultrasound-guided shunt placement study[J]. J Neurosurg Pediatr, 2014, 14(2): 173-178. DOI:10.3171/2014.5.PEDS13481. |
| 4 |
Coulson NK, Chiarelli PA, Su DK, et al. Ultrasound stylet for non-image-guided ventricular catheterization[J]. J Neurosurg Pediatr, 2015, 16(4): 393-401. DOI:10.3171/2015.2.PEDS14387. |
| 5 |
Beez T, Sarikaya-Seiwert S, Steiger HJ, et al. Real-time ultrasound guidance for ventricular catheter placement in pediatric cerebrospinal fluid shunts[J]. Childs Nerv Syst, 2015, 31(2): 235-241. DOI:10.1007/s00381-014-2611-4. |
| 6 |
Wilson TJ, Stetler WR, Al-Holou WN, et al. Comparison of the accuracy of ventricular catheter placement using freehand placement, ultrasonic guidance, and stereotactic neuronavigation[J]. J Neurosurg, 2013, 119(1): 66-70. DOI:10.3171/2012.11.JNS111384. |
| 7 |
Sarrafzadeh A, Smoll N, Schaller K. Guided (VENTRI-GUIDE) versus freehand ventriculostomy:study protocol for a randomized controlled trial[J]. Trials, 2014, 15(5): 478. DOI:10.1186/1745-6215-15-478. |
| 8 |
Thomale UW, Knitter T, Schaumann A, et al. Smartphone-assisted guide for the placement of ventricular catheters[J]. Childs Nerv Syst, 2013, 29(1): 131-139. DOI:10.1007/s00381-012-1943-1. |
| 9 |
Yamada SM, Kitagawa R, Teramoto A. Relationship of the location of the ventricular catheter tip and function of the ventriculoperitoneal shunt[J]. J Clin Neurosci, 2013, 20(1): 99-101. DOI:10.1016/j.jocn.2012.01.041. |
| 10 |
Levitt MR, O'Neill BR, Ishak GE. Image-guided cerebrospinal fluid shunting in children:catheter accuracy and shunt survival[J]. J Neurosurg Pediatr, 2012, 10(2): 112-117. DOI:10.3171/2012.3.PEDS122. |
| 11 |
Gilard V, Magne N, Gerardin E. Comparison of electromagnetic neuronavigation system and free-hand method for ventricular catheter placement in internal shunt[J]. Clin Neurol Neurosurg, 2017, 158: 93-97. DOI:10.1016/j.clineuro.2017.05.007. |
| 12 |
Coulson NK, Chiarelli PA, Su DK, et al. Ultrasound stylet for non-image-guided ventricular catheterization[J]. J Neurosurg Pediatr, 2015, 16(4): 393-401. DOI:10.3171/2015.2.PEDS14387. |
| 13 |
Huyette DR, Turnbow BJ, Kaufman C, et al. Accuracy of the freehand pass technique for ventriculostomy catheterplacement:retrospective assessment using computed tomography scans[J]. J Neurosurg, 2008, 108(1): 88-91. DOI:10.3171/JNS/2008/108/01/0088. |
| 14 |
Howard MA, Srinivasan J, Bevering CG, et al. A guide to placement of parietooccipital ventricular catheters.Technical note[J]. J Neurosurg, 1995, 82(2): 300-304. DOI:10.3171/jns.1995.82.2.0300. |
 2019, Vol. 18
2019, Vol. 18


