目前虽然激光介入手术并不是解除声门下狭窄公认的手术方式,但它可以缓解气道梗阻及由此导致的通气困难[1]。特别对于一些狭窄比较严重,容易出现呼吸困难、呼吸衰竭的患儿,激光介入手术是一个很好的选择[2]。而钬激光由于具有能量密度极高、穿透深度浅的特点,因此常常用于此类手术。但是声门下狭窄钬激光消融术不仅存在手术和麻醉共用同一气道的问题,而且因为狭窄的位置和激光的使用进一步限制了气管插管术的实施。如何保证麻醉深度和足够通气成为麻醉的难点,该手术的开展往往受限于麻醉医师的技术水平。目前,文献上少见此类手术麻醉的相关报道。本研究采用喉罩复合气道表面麻醉保留自主呼吸的麻醉方法顺利完成了8例婴儿声门下狭窄钬激光消融术,效果良好且并发症少,现报道如下。
材料与方法 一、一般资料选择2017年1月到2017年12月在广东省妇幼保健院行钬激光消融术治疗的声门下狭窄患儿8例,其中男童5例,女童3例,年龄1~3个月,中位年龄1.5个月。8例患儿均为获得性狭窄,狭窄处均 < 2.8 mm,其中1例患儿声门下狭窄处仅1 mm。8例患儿一般情况见表 1。
|
|
表 1 8例声门下狭窄患儿的一般情况 Table 1 General profiles of 8 infants |
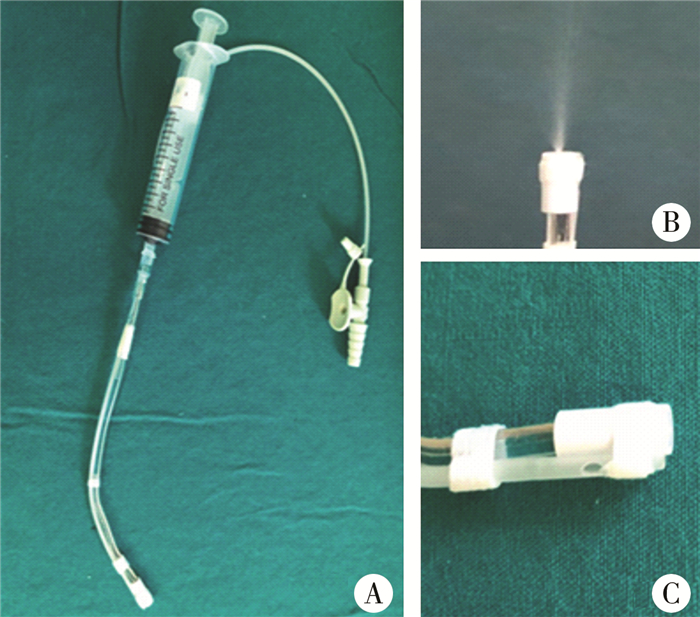
患儿常规术前禁食禁饮。入手术室后静脉注入长托宁0.01 kg/mg和地塞米松0.1 mg/kg,其后面罩吸入6%七氟醚,同时泵注右美托咪啶1 μg/kg作为负荷量,10 min输注完毕后改为0.5 μg·kg-1·h-1持续泵注。患儿入睡后,面罩加压通气通过胸廓的起伏确认面罩通气良好,并在自主吸气下逐步加深麻醉,必要时辅助加压通气以维持氧合。吸入七氟醚5 min后置入1号喉镜将口腔及气道的分泌物吸干净,采用自制带吸引的雾化喷管(图 1),分别在舌根、上颚、双侧咽颚弓及声门周围喷洒2%利多卡因行表面麻醉,喷洒的同时通过吸引管将多余的利多卡因吸出,喷洒的范围尽可能充分,以保证能耐受喉罩的置入和减少术中声门的活动度[3]。表面麻醉的利多卡因使用量均为10 mL,可喷洒2~3遍。再次吸干净口腔和气道后置入1号喉罩,确认位置良好后,连接螺纹延长管,吸入4%七氟醚以维持麻醉深度。
|
Download:
|
| 图 1 自制雾化喷管 注 雾化喷管全貌(A),前端为雾化喷头(B),尾端为装利多卡因的注射器和连接前端的喷头的吸引管。在前端将吸引管固定在雾化喷头上,吸引管的侧孔开在喷头的下方(C),可以更好地吸出积在呼吸道的局麻药和分泌物。 Fig. 1 Homemade atomizing device | |
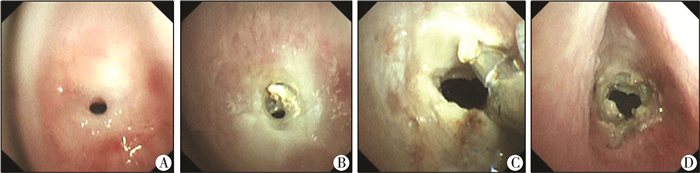
术者通过螺纹延长管上的活瓣孔插入2.8 mm的支气管镜,先进行气管狭窄部探查,确定烧灼部位后经支气管镜置入光导纤维。置入光导纤维前30 s将吸入的纯氧转为压缩空气,然后再对狭窄部位进行烧灼治疗。在治疗的过程中如果出现血氧饱和度下降至80%时嘱术者暂停手术,拔出光导纤维,更换螺纹延长管为普通接头,停止吸入空气改为纯氧,如果伴随心率下降可适当辅助呼吸。经过多次烧灼后并钳夹坏死组织,在可顺利置入2.8 mm支气管镜后(图 2),加深麻醉,拔出喉罩,经鼻置入3.0~3.5的无囊气管导管后,结束手术。
|
Download:
|
| 图 2 钬激光消融术治疗声门下狭窄的患儿治疗前后 注 A:烧灼前;B:烧灼2次后;C:钳夹坏死组织;D:烧灼完成 Fig. 2 Treatment of holmium laser ablation | |
记录烧灼次数和每次操作的时间及血氧饱和度的变化、心率是否有下降、手术操作总时间、不良事件及其处理方法。本研究将血氧饱和度下降至85%,心率下降幅度为基础心率的30%或低于80次/分定义为不良事件。
结 果8例患儿均顺利完成手术,手术时间平均为(50±5.81)min,麻醉诱导时间约(10.62±1.49)min,血氧饱和度下降需停止手术加压给氧时间段均集中在烧灼的前2次。术中除了出现血氧饱和度的下降外还出现了气管痉挛、声门活动度过大、分泌物增多等不良事件,但经过处理均未给患儿造成伤害,见表 2。
|
|
表 2 8例声门狭窄患儿术中情况 Table 2 Intraoperative findings of 8 infants |
婴幼儿中获得性气道狭窄多见于气管插管后环状软骨的瘢痕形成,临床上通常会采用球囊扩张术或开放式手术重建喉气管等方式进行治疗。但此类方式往往术后需要气管切开、恢复慢且容易复发,而应用钬激光消融法可使患儿在无需接受开放手术的前提下极好地解决气管狭窄的问题[4]。
对于位于非声门下的气管狭窄病变,往往可以通过气管插管控制呼吸的麻醉方法进行[5]。而对于紧靠声门下的气道狭窄,气管导管既不能通过狭窄又不能很好地固定在声门下,所以并不适用于该类型手术的麻醉。喉罩作为声门上的气道工具,在施行此类手术时可提供较为稳定的通气,是临床上较好的选择。但是,由于气道狭窄的存在,麻醉后控制呼吸存在气道压过高的可能,鉴于喉罩在气道高压力的情况下并不合适,因此我们选择气道表面麻醉后保留自主呼吸的麻醉方法。这既可以解决患儿喉罩耐受的问题又能保证气道通畅,同时喉罩的放置也不会影响到手术者的操作。
除了使用表面麻醉的方法以外,我们还运用七氟醚和右美托咪啶这2种对呼吸干扰比较小的药物来保证术中患儿能耐受进行表面麻醉时喉镜的置入并维持术中的镇静。虽然七氟醚存在因病人潮气量减弱而导致吸入浓度降低的问题,但可以通过减少吸入气体流量和辅助呼吸末正压通气来减少影响,相对于七氟醚的可控性在保留自主呼吸的麻醉中这些不足是可以接受的。而右美托咪啶具有的抑制腺体分泌和减少呼吸抑制的作用,是此类手术麻醉的首选[6]。但由于其需要一定的起效时间,所以建议患儿入室后就立即使用。
麻醉医生和术者之间的良好配合是手术顺利进行的保证。麻醉和手术要共用一个气道时,常常会导致缺氧,而缺氧往往会导致小儿严重的心血管反应。本研究中2名患儿可能因为原有的狭窄情况比较严重,且由于在烧灼的过程中吸入的是空气,所以在烧灼的第一、二次,出现了血氧饱和度下降导致心率降低的情况,但经吸入纯氧处理后恢复正常,并没有出现不良事件。随着狭窄部位的扩大,通气量加大,缺氧的耐受能力增加,患儿可耐受吸入空气的情况下连续进行烧灼而不需要退出支气管镜后改吸纯氧来维持血氧饱和度。
通过8例手术麻醉,我们总结了以下经验:①患儿在吸入七氟醚入睡后,应确保可以进行面罩通气,避免因为麻醉过深意外导致呼吸停止时不能进行通气。因为狭窄部位的存在,每次加压给氧有可能不能给予正常的潮气量,但可以通过加快呼吸频率来进行弥补。②气道表面的麻醉一定要充分。我们通过自制的雾化喷喉吸引工具既可以保证上呼吸道可以得到充分麻醉,又可以及时将多余的局麻药吸净,减少局麻药的毒性反应[7]。我们也建议在雾化之前将气道表面的分泌物清除干净,以达到最好的表面麻醉效果。③喉罩的选择上我们建议选择前端较扁平的i-gel喉罩,避免充气喉罩放置过前导致杓状软骨上抬影响支气管镜进入声门。当然也可以将充气喉罩的气囊适当放气或后移喉罩的位置来让声门得到良好的暴露。④钬激光治疗中达到不引起气道起火的条件是周围的氧浓度小于40%[1]。我们把患儿吸入的纯氧换成空气后,经过45 s喉罩接头处的氧浓度由95%以上可以降至40%左右。加上放置光导纤维和定位的时间,我们将停止吸入纯氧的时间设在放置支气管镜前30 s。⑤如果手术时间超过45 min,要注意因为局麻药的药效减退而导致气道高反应,可通过支气管镜在喉头周围喷洒局麻药来加强局部麻醉的效果。由于该类手术的特殊性,病例数较少,我们尚未进行不同麻醉方法和用药之间的比较。对于该方案是否存在局麻药中毒的风险、麻醉维持采用七氟烷是否合适等一系列问题仍需进一步探讨[8]。因此,我们认为喉罩置入和保留自主呼吸的麻醉方法对于声门下狭窄患儿是有益的,在尚未得出其他更好的麻醉方法之前是值得推广使用的。
| 1 |
Khemasuwan D, Mehta AC, Wang KP. Past, present and future of endobronchial laser photoresection[J]. J Thorac Dis, 2015, 7(Suppl 4): S380. DOI:10.3978/j.issn.2072-1439.2015.12.55. |
| 2 |
Squiers JJ, Teeter WA, Hoopman JE, et al. Holmium:YAG laser bronchoscopy ablation of benign and malignant airway obstructions:an 8-year experience[J]. Lasers Med Sci, 2014, 29(4): 1437-1443. DOI:10.1007/s10103-014-1536-1. |
| 3 |
Xue FS, Liu HP, He N, et al. Spray-as-you-go airway topical anesthesia in patients with a difficult airway:a randomized, double-blind comparison of 2% and 4% lidocaine[J]. Ane-sth Anal, 2009, 108(2): 536-543. DOI:10.1213/ane.0b013e31818f1665. |
| 4 |
Sittel C. Pathologies of the larynx and trachea in childhood[J]. GMS Curr Top Otorhinolaryngol Head Neck Surg, 2014, 13(93 Suppl 1): Doc09. DOI:10.3205/cto000112. |
| 5 |
Espinoza A, Neumann K, Halvorsen PS, et al. Critical airway obstruction:challenges in airway management and ventilation during therapeutic bronchoscopy[J]. J Bronchology Interv Pulmonol, 2015, 22(1): 41-47. DOI:10.1097/LBR.0000000000000127. |
| 6 |
Shukry M, Miller JA. Update on dexmedetomidine:use in nonintubated patients requiring sedation for surgical procedures[J]. Ther Clin Risk Manag, 2010, 6: 111-121. |
| 7 |
Mihara T, Uchimoto K, Morita S, et al. The efficacy of lidocaine to prevent laryngospasm in children:a systematic review and meta-analysis[J]. Anaesthesia, 2014, 69(12): 1388-1396. DOI:10.1111/anae.12788. |
| 8 |
Pawlowski J. Anesthetic considerations for interventional pulmonary procedures[J]. Curr Opin Anaesthesiol, 2013, 26(1): 6-12. DOI:10.1097/ACO.0b013e32835bd0aa. |
 2019, Vol. 18
2019, Vol. 18


