腹股沟斜疝是一种小儿外科常见病,其主要病因是鞘状突不闭锁或闭锁不全。对于6月龄以上的患儿,手术是该病主要的治疗方法,通常情况下通过单纯的疝囊高位结扎术即可取得满意效果。广东医科大学附属第三医院普外科曾先后采用传统开放式疝囊高位结扎术、双孔法腹腔镜下疝囊高位结扎术、传统的单孔式腹腔镜下疝囊高位结扎术、改良单孔式腹腔镜下疝囊高位结扎术等不同术式对患儿进行治疗,发现后两种术式因具有创伤小、恢复快、美观等优点而备受青睐。因此,本研究将针对这两种术式治疗小儿腹股沟斜疝的临床疗效进行比较。
材料与方法 一、研究对象及分组以广东医科大学附属第三医院2012年8月至2015年11月通过B超证实为腹股沟斜疝的92例患儿为研究对象。排除标准:①存在对侧隐匿性斜疝;②绞窄性、难复性或嵌顿性腹股沟斜疝;③合并精索静脉曲张或隐睾等泌尿系统疾病;④复发性腹股沟斜疝;⑤因凝血功能障碍或合并心肺功能异常而不能耐受全麻手术;⑥存在引起腹压增大症状(便秘、咳嗽)。
经医院伦理委员会批准,遵循随机化原则将病例分为2组,分别接受不同的术式治疗。其中传统式单孔组44例,改良式单孔组48例。传统式单孔组中男35例,女9例,平均年龄(5.7±2.3)岁,平均病程(17.2±4.5)个月,平均BMI(20.6±2.1);改良式单孔组中男40例,女8例,平均年龄(5.8±2.6)岁,平均病程(17.1±4.3)个月,平均BMI(21.1±2.2)。患儿既往均无特殊病史,无过度肥胖及营养不良,实验室及查体结果均无异常。两组患儿性别分布、平均年龄、平均病程、平均BMI等一般资料比较,差异均无统计学意义(P>0.05)。
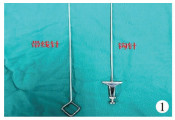
二、研究方法1.手术器械 3.5 mm微型腹腔镜,4 mm套管穿刺器(Trocar),3 mm腹腔镜操作钳,疝囊内环口结扎使用2 - 0 Ethibond Excel W6977不可吸收缝线,脐部切口皮下缝合使用4 - 0可吸收缝线,小儿疝气针(包括钩针及带线针,见图 1)。
|
Download:
|
| 图 1 小儿疝气针照片 Fig. 1 Needle for hernia in children | |
2.手术方法 传统式单孔组(后称传统组):仰卧位气管插管全麻后,消毒铺巾,脐上缘皮肤皱褶处做一横切口(约0.4 cm),建立气腹,维持气腹压力6~8 mmHg,Trocar穿刺入腹,进镜探查,取头低脚高位。在内环口体表投影位置处切开皮肤0.1 cm,按压钩针尾端螺帽,使其前端勾槽露出管鞘,将2 - 0不可吸收缝线一端置入勾槽,解除按压,使线卡于勾槽内,钩针带线于皮肤切口处垂直刺入至腹膜外,沿内环口腹膜外间隙潜行内半圈,男性患儿越过输精管及精索血管表面,女性患儿在子宫圆韧带下方穿过,到达内环口下方中点处,刺破腹膜进腹,将缝线留置于腹腔,钩针退至皮下切口处所对应的腹膜外间隙,于内环口腹膜外潜行外半圈,到达同一后腹膜穿刺孔进腹,用钩针卡住缝线带出腹膜外从皮肤切口引出。降低气腹压,男性患儿轻微牵拉睾丸,按压排除阴囊气体,收紧缝线体外打结(图 2),线结埋于皮下,轻提切口处腹壁,使线结下沉位于腹膜外。再次探查内环口无异常,排尽腹腔气体,拔出Trocar,4 - 0可吸收缝线皮下缝合脐部切口,术毕。

|
Download:
|
| 图 2 术中收紧缝线体外打结照片 Fig. 2 Suture was tightened and knotted during operation | |
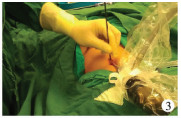
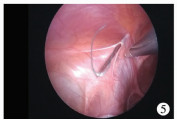
改良式单孔组(后称改良组):麻醉、体位及气腹压力同传统组,脐部上缘皮肤皱褶处做一横切口(约0.7 cm),建立气腹,Trocar入腹,进镜,于脐部同一切口直接置入3 mm腹腔镜操作钳(图 3)。在内环口体表投影处切开皮肤0.1 cm,将2 - 0不可吸收缝线一端从带线针前端小孔穿出,带线针于皮肤切口处垂直刺入至腹膜外间隙(图 4),在操作钳配合下沿内环口腹膜外潜行内半圈,注意事项同传统组,到达内环口下方中点处,刺破腹膜入腹,将缝线带入腹腔(图 5),用操作钳将缝线从带线针针孔退出,留于腹腔,退针,取一长20 cm滑线对折,滑线中间处从带线针针孔穿出约5 cm,沿同一皮肤切口及皮下隧道组织穿刺进入腹膜外,于内环口腹膜外间隙潜行外半圈,到达同一后腹膜穿刺孔入腹,操作钳将对折滑线拉入腹腔,形成一线圈,将缝线拉进线圈,收紧体外滑线卡紧线圈内缝线,退针将缝线带出体外。收紧缝线体外打结、缝合脐部切口过程同传统组。
|
Download:
|
| 图 3 改良式单孔组经脐直接置入操作钳照片 Fig. 3 Modified single-hole forceps for direct transumbilical puncture | |

|
Download:
|
| 图 4 带线针于皮肤切口刺入至腹膜外照片 Fig. 4 Wire-guided needle was punctured into extraperitoneum via skin incision | |
|
Download:
|
| 图 5 腔镜下操作钳配合下带线针进腹照片 Fig. 5 Wire-guided needle was punctured into abdomen assisted by forceps | |
|
Download:
|
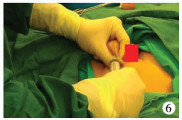
| 图 6 抽吸鞘膜积液照片 Fig. 6 Hydrocele of tunica vaginalis was suctioned | |
术后处理:患儿术后6 h正常饮食,避免哭闹及咳嗽,如无不适术后1~ 2 d出院,半年内尽量避免上呼吸道感染、咳嗽、便秘等。
3.观察指标 手术时间、住院时间、术后是否出现阴囊血肿及阴囊气肿、切口感染及术后复发情况等。术后随访6个月至2年。
三、统计学处理采用SPSS 18.0进行统计学分析。手术时间、住院时间等计量资料以(x±s)表示, 并采用独立样本t检验进行组间对比;采用Fisher确切概率法对术后阴囊血肿率、阴囊气肿率、切口感染率及复发率等计数资料进行组间对比,以P < 0.05为差异有统计学意义。
结 果92例均顺利完成手术。传统组比改良组手术耗时更长(P < 0.05),但两组住院时长短差异没有统计学差异(P>0.05)。见表 1。
|
|
表 1 两组手术时间、住院时间对比(x±s) Table 1 Comparisons of operative duration and hospitalization stay between two groups(x±s) |
传统组阴囊血肿发生率比改良组高(P < 0.05),但两组术后阴囊气肿发生率、切口感染及术后复发的发生率差异没有统计学意义(P>0.05)。见表 2。
|
|
表 2 两组术后并发症对比(n) Table 2 Comparison of postoperative complications between two groups(n) |
小儿腹股沟斜疝较为常见,由于婴幼儿在发育过程中腹壁力量可逐渐加强,故仅行疝囊高位结扎即可达到满意治疗效果。回顾本院小儿腹股沟斜疝的手术历程,最开始多采用传统开放式疝囊高位结扎术,术中需打开腹股沟管前壁组织,暴露精索,游离疝囊至高位予以结扎。但该术式的局限性在于:①疝囊小,有时不易寻找;②疝囊薄,游离中易撕裂疝囊,延长手术时间;③精索纤细,在疝囊与精索剥离过程中容易损伤精索组织而导致腹股沟或阴囊血肿;④易遗漏对侧隐匿性疝,增加了二次手术的可能性;⑤容易留下手术瘢痕。因此,该术式逐渐被淘汰。
随着腔镜技术的成熟与及小儿疝针的逐步改进,腹腔镜下疝囊高位结扎术的治疗效果已经明显优于开放手术[1],其优势包括操作简单、手术时间短、创伤小、出血量少、术后并发症发生率低等[2-6]。不过腹腔镜下内环口疝囊高位结扎术需要术者有一定的腔镜操作基础,且各种术式在手术入路、Trocar数目、缝合器械、打结方法等方面均存在一定差异[7-9]。因此术者需通过一段时间的学习才能熟练掌握。起初我们采取双孔法腹腔镜下疝囊高位结扎术(即在脐部观察孔旁用Trocar再做一个戳孔置入操作钳,以完成内环口的疝囊高位结扎),虽然此方法的疗效值得肯定,但在出院后的长期随访过程中,有较多患儿出现脐旁戳孔切口色素沉着或瘢痕,于是我们开始使用传统的单孔式腹腔镜下疝囊高位结扎术(即在脐部戳孔置入观察镜,用小儿疝钩针完成内环口疝囊高位结扎)。此法仅在脐部做一个切口,术后伤口瘢痕不明显。但在此术式的开展过程中,我们也发现了一些不足:①由于没有操作钳的辅助,钩针穿刺过程相对不方便,因此延长了手术时间;②部分患儿(2岁以下肥胖儿童多见)内环口处腹膜皱褶增多,腹膜折叠致精索血管及输精管显示不清,进针时往往由于解剖层次显露不清容易误扎输精管或精索血管,造成输精管及精索血管的损伤,这会导致术后出现腹股沟血肿或阴囊血肿,增加患儿痛苦[10]。本研究中传统单孔组出现5例阴囊少量血肿,可能与此有关。
我们结合双孔法及传统单孔式腹腔镜下疝囊高位结扎术的术式特点,在此基础上开展了改良式单孔腹腔镜下疝囊高位结扎术,优势如下:①脐部仅有一个小切口,且切口位置隐蔽,术后切口瘢痕与脐皱褶重叠,外形美观。②术中在操作钳的辅助下,更容易显露内环口处解剖层次,特别是腹膜皱褶增多腹膜折叠患儿,可以用操作钳将腹膜皱褶充分展平,更好地显露输精管或精索血管,便于疝针从腹膜和输精管、精索血管之间的间隙分离,避免误伤精索血管及周围组织,降低了术后腹股沟血肿或阴囊血肿的发生率。③部分患儿内环口腹膜较薄容易穿破,或输精管纤细不易与腹膜分离,操作钳可辅助带线针完成内环口处腹膜的分离与结扎,节省手术时间。但有学者报道,经脐单孔双通道腹腔镜手术治疗小儿腹股沟斜疝(即经脐同时置入两枚Trocar,分别置入腹腔镜和操作钳)增加了脐部切口长度,影响美观,且两枚Trocar末端的粗大部分在操作时容易发生相互碰撞,加大了手术难度。改良式单孔腹腔镜下疝囊高位结扎术中,细小的操作钳不经过Trocar而直接经脐入腹,减少了与观察镜Trocar的碰撞冲突;且小儿腹部组织较薄,弹性好,操作钳与观察镜配合可自由旋转角度,操作方便。该术式需注意的细节问题包括:①操作钳直接经脐入腹时应保持垂直状态,钳尖闭合,缓慢进钳(图 3),不可突然插入太深,以免对周围组织或腹腔脏器造成医源性损伤。②操作钳一旦进入腹腔,至手术结束时才能退出体外,以避免反复经脐进腹对周围组织造成不必要的摩擦损伤及脐部切口的医源性延长。
疝针选择方面,考虑到价格、是否顺应内环口生理弧度及操作是否方便等因素,起初我们选用大圆针[11]。但对于内环口直径较大患儿,由于大圆针弧度和长度的限制,无法将内环口全部缝扎;且大圆针尖端锐利,易损伤输精管、精索血管,对于内环口腹膜皱褶增多患儿,因解剖层次不清,误伤周围组织的概率还会进一步增大。我们现在使用的小儿疝气针(图 1)可反复消毒使用,价格低廉,钩针适合于传统的单孔式腹腔镜下疝囊高位结扎术,带线针适合于改良的单孔式腹腔镜下疝囊高位结扎术。
内环口结扎缝线选择方面,普通慕丝线强度一般,且易出现线结反应,常引起切口迁延不愈,影响生活质量[12]。普里灵缝线虽然强度更高,但线结长度过长或过短都易引起不良反应。若线结长度过短,术后剧烈运动可引起线结松动,导致疝复发;若线结长度过长,术后皮下可出现明显异物感或疼痛不适。现在我们采用2 - 0 Ethibond Excel W6977不可吸收缝线,其强度高、线结反应少、线结短,且不易松动。无论哪种缝线,单线结扎内环口即可[13]。
两种术式中,带线针或钩针两次进腹需经同一皮肤切口及皮下隧道组织到达腹膜外间隙后,再潜行向内环口内半圈或外半圈前进,否则收紧缝线打结时会结扎过多的腹膜外组织,形成局部张力,日后线结切割组织容易造成松脱引起小儿疝复发[14]。本研究中传统单孔组有1例术后复发,可能与此有关。收紧缝线体外打结时,线结埋于皮下,注意轻提切口处腹壁,由于皮下组织疏松,可使线结沿皮下疏松隧道组织下沉位于腹膜外,从而保证无张力单纯结扎内环处腹膜。收紧缝线前可稍微向外牵拉同侧睾丸,避免缝线收紧时精索向上移位而导致睾丸上移或医源性隐睾;同时收紧缝线前轻微按压阴囊,排除阴囊积气,可有效避免术后阴囊气肿的发生。
有文献报道,接受传统开放式手术的患儿即使术中未发生精索血管损伤,术后仍有2.3% ~15%出现睾丸发育不良或萎缩,可能与手术引起输精管或精索血管的成角或扭曲有关[15]。对于腔镜手术而言,无论哪种腹腔镜下疝囊高位结扎术式,在收紧缝线打结时由于腹膜的牵拉作用均有可能引起输精管或精索血管的成角或扭曲。改良式单孔腹腔镜下疝囊高位结扎术在操作钳的协助下,能更好地显露内环口处解剖层次,用操作钳将腹膜皱褶充分展平,更好地显露输精管及精索血管,疝针进针时能更好地使腹膜与输精管及精索血管分离,避免结扎过多的腹膜及腹膜外组织产生过大的张力而导致输精管或精索血管的成角或扭曲,这对于减少日后排精异常、影响睾丸发育或诱发精索静脉曲张等远期并发症可能有着积极的作用。
| 1 |
Feng S, Zhao L, Liao Z, et al. Open versus laparoscopic inguinal herniotomy in children:a systematic review and meta-analysis focusing on postoperative complications[J]. Surg Laparosc Endosc Percutan Tech, 2015, 25(4): 275-280. DOI:10.1097/SLE.0000000000000161. |
| 2 |
Shalaby R, Ismail M, Samaha A, et al. Laparoscopic inguinal hernia repair; experience with 874 children[J]. J Pediatr Surg, 2014, 49(3): 460-464. DOI:10.1016/j.jpedsurg.2013.10.019. |
| 3 |
Ponsky TA, Nalugo M, Ostlie DJ. Pediatric laparoscopic inguinal hernia repair:A review of the current evidence[J]. J Laparoendosc Adv Surg Tech A, 2014, 24(3): 183-187. DOI:10.1089/lap.2014.9998. |
| 4 |
Zani A, Eaton S, Hoellwarth M, et al. Management of pediatric inguinal hernias in the era of laparoscopy:results of an international survey[J]. Eur J Pediatr Surg, 2014, 24(1): 9-13. DOI:10.1055/s-0033-1354586. |
| 5 |
Li B, Nie X, Xie H, et al. Modified single-port laparoscopic herniorrhaphy for pediatric inguinal hernias:based on 1 107 cases in China[J]. Surg Endosc, 2012, 26(12): 3663-3668. DOI:10.1007/s00464-012-2396-z. |
| 6 |
Liu W, Wu R, Du G. Single-port laparoscopic extraperitoneal repair of pediatric inguinal hernias and hydroceles by using modified Kirschner pin:a novel technique[J]. Hernia, 2014, 18(3): 345-349. DOI:10.1007/s10029-013-1181-9. |
| 7 |
Steven M, Carson P, Bell S, et al. Simple purse string laparoscopic versus open hernia repair[J]. J Laparoendosc Adv Surg Tech A, 2016, 26(2): 144-147. DOI:10.1089/lap.2014.0276. |
| 8 |
Shah R, Arlikar J, Dhende N. Incise, dissect, excise and suture technique of laparoscopic repair of paediatric male inguinal hernia[J]. J Minim Access Surg, 2013, 9(2): 72-75. DOI:10.4103/0972-9941.110966. |
| 9 |
Lukong CS. Surgical techniques of laparoscopic inguinal hernia repair in childhood:a critical appraisal[J]. J Surg Tech Case Rep, 2012, 4(1): 1-5. DOI:10.4103/2006-8808.100343. |
| 10 |
刘素君, 王帆, 朱熠林, 等. 钳式针辅助单孔腹腔镜治疗儿童腹股沟疝微创分析[J]. 中华疝和腹壁外科杂志(电子版), 2014, 8(1): 17-20. DOI:10.3877/cma.j.issn.1674-392X.2014.01.006. Liu SJ, Wang F, Zhu YL, et al. Clamp type needle assisted single-hole laparoscopic treatment in children with inguinal hernia[J]. Chin J Hernia Abdominal Wall Surg (Electronic Edition), 2014, 8(1): 17-20. DOI:10.3877/cma.j.issn.1674-392X.2014.01.006. |
| 11 |
江华宇, 李炳根, 莫宇轩, 等. 改良单孔法腹腔镜手术治疗儿童腹股沟疝的应用体会[J]. 岭南现代临床外科, 2016, 16(3): 286-288. DOI:10.3969/j.issn.1009-976X.2016.03.010. Jiang HY, Li BG, Mo YX, et al. A modified single-port laparoscopy for repairing indirect pediatric inguinal hernia[J]. Lingnan Modern Clinics in Surgery, 2016, 16(3): 286-288. DOI:10.3969/j.issn.1009-976X.2016.03.010. |
| 12 |
赵易丹, 沈桢. 儿童腹股沟斜疝腹腔镜修补术后的线结反应[J]. 临床小儿外科杂志, 2017, 16(3): 288-291. DOI:10.3969/j.issn.1671-6353.2017.03.022. Zhao YD, Shen Z. Suture reaction after laparoscopic repair of indirect ingui-nal hernia in children[J]. J Clin Ped Sur, 2017, 16(3): 288-291. DOI:10.3969/j.issn.1671-6353.2017.03.022. |
| 13 |
费川, 张永婷, 刘雪来, 等. 单孔腹腔镜腹膜外结扎术治疗小儿腹股沟疝相关并发症分析[J]. 临床小儿外科杂志, 2016, 15(4): 328-331. DOI:10.3969/j.issn.1671-6353.2016.04.005. Fei C, Zhang YT, Liu XL, et al. Related complications of single-port laparoscopic percutaneous extraperitoneal closure for pediatric inguinal hernia[J]. J Clin Ped Sur, 2016, 15(4): 328-331. DOI:10.3969/j.issn.1671-6353.2016.04.005. |
| 14 |
Li S, Liu L, Li M. Single-port laparoscopic percutaneous extraperitoneal closure using an innovative apparatus for pediatric inguinal hernia[J]. J Laparoendosc Adv Surg Tech A, 2014, 24(3): 188-193. DOI:10.1089/lap.2013.0288. |
| 15 |
Arena S, Impellizzeri P, Perrone P, et al. Our experience in transcrotal orchidopexy in children affected by palpable undescended testis[J]. Eur J Pediatr Surg, 2016, 26(1): 13-16. DOI:10.1055/s-0035-1563674. |
 2019, Vol. 18
2019, Vol. 18
