先天性食管裂孔疝是指腹腔内脏器(以胃为主)通过食管裂孔进入后纵膈所致的疾病,主要与膈肌发育异常有关[1]。根据解剖学特点,食管裂孔疝共分为4型:Ⅰ型为滑动型疝;Ⅱ型为食管旁疝;Ⅲ型为混合型疝;Ⅳ型为多器官型疝[2]。随着微创技术的发展,腹腔镜食管裂孔修补+Nissen手术的联合治疗方案已广泛应用于成人食管裂孔疝患者,但针对婴儿期患者的报道相对较少。本研究回顾性分析了3月龄以内先天性食管裂孔疝婴儿的临床资料,旨在对比腹腔镜与开腹手术两种术式的疗效。
材料与方法 一、临床资料采用病例抽样法抽取湖南省儿童医院2008年1月至2017年6月收治的先天性食管裂孔疝患儿共61例,其中男36例,女25例。入院日龄0~90 d,平均为(45.9±21.7)d。出生体重2.5~4.7 kg,平均为(3.3±0.5)kg;入院体重2.4~5.8 kg,平均为(3.7±0.8)kg。61例均因反复呕吐入院,49例伴呼吸道感染。5例胸部X线片提示胸腔异常透亮影(图 1、图 2),其中Ⅱ型1例、Ⅲ型2例、Ⅳ型2例。患儿行上消化道X线钡餐造影检查后均提示食管裂孔疝,其中Ⅰ型21例、Ⅱ型3例、Ⅲ型27例、Ⅳ型10例(图 3-图 6)。48例腹部彩超提示食管裂孔增宽,考虑食管裂孔疝。5例行电子胃镜检查后发现食管裂孔疝合并反流性食管炎。所有入选患儿按手术方案分为2组,分别为开腹组(行传统开腹食管裂孔修补+Nissen手术,30例)及腹腔镜组(行腹腔镜食管裂孔修补+Nissen手术,31例)。病例纳入标准:①存在并发症(如严重的食管炎、狭窄、出血、脏器嵌顿等)的食管裂孔疝;②因误吸导致呼吸道反复感染;③体重不增或下降;④诊断明确的Ⅱ型、Ⅲ型和Ⅳ型食管裂孔疝;⑤经内科正规治疗后无明显好转。排除标准:合并复杂型心脏病或危及生命的其他严重畸形者。
|
Download:
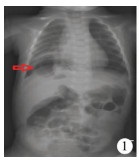
|
| 图 1 X线片示右下胸腔有胃泡影 Fig. 1 Plain chest radiograph showed that gastric bubble was located in lower right chest | |

|
Download:
|
| 图 2 X线片示左下胸腔有胃泡影 Fig. 2 Plain chest radiograph showed that gastric bubble was located in lower left chest | |

|
Download:
|
| 图 3 Ⅰ型滑动型疝:X线片示胃食管连接在膈肌上方,胃底在GEJ之下 Fig. 3 Type Ⅰ sliding hernia:gastroesophageal junction (GEJ) remained above diaphragm.And gastric fundus was located below GEJ | |

|
Download:
|
| 图 4 Ⅱ型食管旁疝:X线片示GEJ位置正常,胃底疝入胸腔内 Fig. 4 Type Ⅱ paraesophageal hernia:GEJ' position was normal.And gastric fundus of stomach herniated into chest | |

|
Download:
|
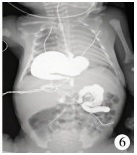
| 图 5 Ⅲ型混合型疝:X线片示胃底与GEJ均疝入胸腔,胃底在GEJ之上 Fig. 5 Type Ⅲ mixed hernia:gastric fundus and GEJ moved up into chest.And gastric fundus remained above GEJ | |
|
Download:
|
| 图 6 Ⅳ型多器官型疝:X线片示部分十二指肠疝入胸腔 Fig. 6 Type Ⅳ multi-organ hernia:In addition to stomach, there were a partial entry of duodenal hernia into chest | |
腹腔镜手术:采用气管插管静脉复合麻醉。患儿取仰卧位,脐部下缘置入5 mm Trocar建立气腹(压力6~8 mmHg),置入腹腔镜。在腹腔镜监视下分别于右腋前线肋缘下、右中腹腹直肌外缘和左上腹锁骨中线置入3 mm Trocar。从剑突左侧经皮刺入2-0可吸收线,穿越食管裂孔前壁中部的膈肌和肝圆韧带后从剑突右侧腹壁穿出,悬吊左侧肝脏,显露食管裂孔。将胃还纳腹腔,游离食管下段、贲门、胃大弯近侧1/3及两侧膈肌脚周围筋膜,切除疝囊,暴露食管裂孔。分离胸腔内食管周围的筋膜,保持食管腹段长度约3 cm。用2-0丝线间断缝合左右膈肌角,适度缩小食管裂孔至可顺利通过腹腔镜操作钳。将胃底经食管后方绕至食管前壁,360°包绕食管约2 cm后用5 - 0丝线间断缝合3针。
开腹手术:采用气管插管静脉复合麻醉。患儿取仰卧位,于左肋缘下做一斜切口。分离肝脏左三角韧带、膈食管韧带、肝胃韧带,离断胃短血管,游离显露食管下段、贲门、胃大弯近侧1/3及两侧膈肌角,将胃还纳腹腔,切除疝囊,暴露食管裂孔。尽量保持食管腹段长约3 cm。用2 - 0丝线间断缝合左右膈肌角,适度缩小食管裂孔至可顺利通过成人食指尖。将胃底经食管后方绕至食管前壁,360°包绕食管约2 cm后用5 - 0丝线间断缝合3针。
三、观察指标观察两组患儿手术时间(从皮肤切开至医用胶粘合皮肤完毕)、术后开奶时间、住院时间(出院标准:患儿奶量摄入达标,无呕吐、腹胀、发热和咳嗽)、术后并发症(包括食管裂孔疝复发、食管狭窄、切口裂开及肠梗阻)和再手术情况。
四、随访采用电话或面对面交流的形式进行随访,随访内容包括患儿临床症状、生长情况和上消化道X线钡餐造影检查结果,随访时间截止2017年12月31日。
五、统计学分析采用SPSS 17.0进行统计分析。符合正态分布的连续变量资料采用(x±s)表示,非正态分布连续变量采用M(P25~P75)表示。年龄、入院体重、手术时间等计量资料的组间对比事先采用单样本Kolmogorov-Smirnov检验判断变量是否符合正态分布,正态分布资料采用独立样本t检验,非正态分布资料采用Mann-Whitney U非参数检验;性别分布等计数资料的组间对比采用χ2检验或Fisher确切概率法。以P < 0.05为差异有统计学意义。
结 果 一、一般情况两组患儿性别、年龄、入院体重、食管裂孔疝类型和合并呼吸道感染等情况比较,差异均无统计学意义(P>0.05),具有可比性。见表 1。
|
|
表 1 2组一般资料比较 Table 1 Comparison of clinical profiles in two groups |
腹腔镜组无一例中转开腹手术,2例于术中发现合并右侧腹股沟斜疝,加行腹腔镜下右侧内环口缝扎术。开腹组中有3例因食管腹段较短,加行胃前壁固定术(Boerema手术),其他患儿均顺利完成Nissen手术。剔除腹腔镜组合并右侧腹股沟斜疝的2例患儿后,经正态性检验发现手术时间服从正态分布(P>0.05),而术后开奶、住院时间不服从正态分布(P < 0.05)。腹腔镜组手术时间长于开腹组,术后开奶时间和术后住院时间均短于开腹组(P < 0.05)。见表 2。
|
|
表 2 2组手术时间、术后开奶时间和术后住院时间比较 Table 2 Comparison of operative duration, postoperative time to milk feeding and length of postoperative hospital stay in two groups |
腹腔镜组3例(Ⅰ型1例,Ⅲ型1例,Ⅳ型1例)术后6~12个月出现复发,其中1例(Ⅰ型)因无明显临床症状未予以特殊治疗,其他2例经腹腔镜再手术后治愈;1例术后6个月出现吞咽困难,上消化道X线钡餐造影检查提示食管下段狭窄,经胃镜辅助下球囊扩张1次后治愈。开腹组2例(Ⅰ型1例,Ⅲ型1例)在术后9个月和术后12个月出现复发,均经开腹再手术后治愈;1例术后9个月出现粘连性肠梗阻,经保守治疗后治愈;5例术后出现伤口皮肤裂开,均行伤口二期缝合术。腹腔镜组术后切口裂开的发生率低于开腹组(P < 0.05)。两组术后食管裂孔疝复发率、食管狭窄率、粘连性肠梗阻率和再手术率均无统计学差异(P>0.05),见表 3。
|
|
表 3 2组术后并发症比较[n(%)] Table 3 Comparison of postoperative complications in two groups [n(%)] |
61例患儿术后随访6~60个月,平均随访38个月;所有患儿呕吐症状消失,生长发育良好。
讨 论先天性食管裂孔疝以反复呕吐和呼吸道感染为主要表现。当患儿的临床症状基本符合先天性食管裂孔疝时,上消化道X线钡餐造影是确诊该病的首选检查,它不仅可以评价疝的大小和可复位性,还可反映患儿有无食管蠕动功能障碍和食管狭窄[2]。本组病例均通过上消化道X线钡餐造影检查确诊。胸部X线片可以判断胸腔内有无软组织影,心脏后方出现气液平是食管旁疝的特征性表现[3]。本组5例胸部X线片提示胸腔有异常透亮影,其中Ⅱ型1例,Ⅲ型2例,Ⅳ型2例。腹部彩超不仅可以判断有无腹腔脏器疝入胸腔,测量食管裂孔的大小,还可以诊断有无合并先天性肥厚性幽门狭窄和肠旋转不良,但难以发现食管裂孔较小的滑动型疝[4]。
通常认为,Ⅱ、Ⅲ和Ⅳ型食管裂孔疝可能引起梗阻、绞窄、坏死和穿孔等并发症,因此无论有无临床症状,均应及时行手术治疗[5]。对于Ⅰ型滑动型疝,多主张先行保守治疗,但保守治疗的具体时长存在争议,本组Ⅰ型滑动型疝患儿行保守治疗的情况下,少量喂养仍出现严重呕吐、体重不增的情况,因此对于Ⅰ型滑动型疝,只要患儿出现因呕吐导致的体重不增且保守治疗效果不理想时就可尽早行手术治疗。由于食管裂孔疝常合并胃食管反流,手术除修补食管裂孔外,需加行胃底折叠术抗反流,而Nissen胃底折叠术是最经典的抗反流术式。除360°包绕的Nissen术外,常用的胃底折叠术还有270°包绕的Toupet术、Thal术以及180°包绕的Dor术等术式,但远期抗反流效果均不如Nissen术式理想[6-8]。
与开腹手术比较,腹腔镜手术具有如下优点:①术后腹腔镜组患儿开奶时间和住院时间明显短于开腹组患儿。这是由于腹腔镜手术减少了肠道在空气中暴露的时间和范围,从而减轻了上述暴露因素对腹腔的刺激和污染;同时,腹腔镜操作对腹腔内脏器扰乱少,利于术后胃肠功能的恢复,患儿也可较早进食。②腹腔镜能放大患处图像,使术野更清晰,有助于术者对迷走神经、胃短血管等进行辨认。本研究中腹腔镜组术中均充分游离了胸腔内食管周围的筋膜并顺利进行了360°的胃底折叠。相反,开腹手术时游离胸腔内食管周围筋膜比较困难。本研究中开腹组有3例因食管腹段较短加行Boerema手术,以防止食管裂孔疝复发。在对纵膈内食管进行广泛分离的过程中,若仍不能将胃食管连接点拉至裂孔下,可考虑行Collis胃成形术。Moringo等[9]报道食管裂孔疝合并短食管行Collis-Nissen胃成形术可明显降低术后疝的复发率。③腹腔镜从不同角度和方位全面探查腹腔,有助于发现其他病变,合并腹股沟斜疝可以同时处理。本研究中腹腔镜组2例患儿于术中发现合并右侧腹股沟斜疝,经家长同意行腹腔镜下右侧内环口缝扎术,避免了二次手术带来的伤害。④腹腔镜手术切口小,仅需于上腹部行4个0.3~0.5 cm的切口,采用皮肤用医用胶粘合,无需缝合,降低了伤口裂开的发生率,术后伤口愈合后几乎没有瘢痕,本研究结果也很好地体现了腹腔镜手术的这一优点。
本研究还发现,腹腔镜组和开腹组术后解剖复发率分别为9.7%(3/31)和6.7%(2/30),差异无统计学意义。腹腔镜组有1例(Ⅰ型)上消化道X线钡餐造影显示少量胃黏膜疝入胸腔,患儿无呕吐等临床症状,随访期间生长发育良好,未予治疗。其他4例(Ⅰ型1例,Ⅲ型2例,Ⅳ型1例)大部分胃疝入胸腔,伴有呕吐症状,均予再手术。术中2例因左右膈肌角和胃底折叠的缝线撕脱导致复发,另2例左右膈肌角缝线撕脱后包绕胃疝入胸腔,术后再次随访均未发现异常。此外,吞咽困难也是Nissen抗胃食管反流手术常见的并发症之一[10],本研究中仅腹腔镜组有1例术后6个月因食管下段瘢痕狭窄导致吞咽困难,该患儿经胃镜辅助下球囊扩张1次后治愈。为防止术后出现吞咽困难,我们的经验是:术中尽量将疝囊完整切除。缩小食管裂孔时松紧度适当,缝合后食管裂孔能顺利通过食指尖或腹腔镜操作钳。胃底包绕食管下段要保持合适的松紧度,可视情况断离胃短血管,游离出足够的胃底空间。
腹腔镜Nissen术治疗食管裂孔疝在婴儿中的报道较少[11, 12]。主要是因为婴儿腹腔镜Nissen手术的开展较为困难,面临的问题主要包括:婴儿腹腔容积狭小,组织器官娇嫩,肝、脾、胃、食管等脏器容易因机械损伤导致出血、穿孔等术中并发症。因此,避免术中出现上述副损伤需要术者有较高的腹腔镜手术技巧。腹腔镜Nissen手术可通过悬吊技术充分扩大腹腔内的操作空间,我们采用的是用2 - 0可吸收线悬吊左侧肝脏,显露食管裂孔。Nissen手术的要点在于尽量将疝囊完整切除,这有利于食管腹段恢复至正常的生理解剖并充分显露食管裂孔双侧膈肌,同时也有利于后续的食管裂孔缝合和360°胃底折叠等手术操作。但切除食管右后方疝囊的过程中要保护好迷走神经。对于巨大食管裂孔疝,成人患者较多使用补片,可有效降低术后复发率[13]。然而,近年来有关补片并发症的报道呈现增多趋势,并发症种类包括食管狭窄、食管纤维化、瘘管形成等[14, 15]。因为婴儿的食管裂孔面积较小,修复相对容易,故本组Ⅲ型和Ⅳ型食管裂孔疝患儿的食管裂孔均未应用补片。
综上所述,腹腔镜食管裂孔修补+Nissen手术治疗婴儿先天性食管裂孔疝安全、有效,不仅切口小、美观、创伤小,而且术后恢复快、并发症少,有一定的推广价值。然而,本研究样本量偏小,结论的外推能力有限。今后还需继续增加治疗例数并进行长期随访,对腹腔镜手术治疗婴儿先天性食管裂孔疝的远期疗效作进一步论证。
| 1 |
Namgoong JM, Kim DY, Kim SC, et al. Hiatal hernia in pediatric patients:laparoscopic versus open approaches[J]. Ann Surg Treat Res, 2014, 86(5): 264-269. DOI:10.4174/astr.2014.86.5.264. |
| 2 |
吴伟, 张艳君, 田文. 食管裂孔疝的诊断与治疗研究进展[J]. 中华疝和腹壁外科杂志(电子版), 2017, 11(1): 27-30. DOI:10.3877/cma.j.issn.1674-392X.2017.01.008. Wu W, Zhang YJ, Tian W. Advances in diagnosis and treatment of hiatal hernias[J]. Chinese Journal of Hernia and Abdominal Wall Surgery (Electronic Version), 2017, 11(1): 27-30. DOI:10.3877/cma.j.issn.1674-392X.2017.01.008. |
| 3 |
Kohn GP, Price RR, Demeester SR, et al. Guidelines for the management of hiatal hernia[J]. Surg Endosc, 2013, 27(12): 4409-4428. DOI:10.1007/s00464-013-3173-3. |
| 4 |
许光, 李碧香, 周崇高, 等. 先天性食管裂孔疝55例临床分析[J]. 临床小儿外科杂志, 2006, 5(5): 371-372. DOI:10.3969/j.issn.1671-6353.2006.05.016. Xu G, Li BX, Zhou CG, et al. Clinical analysis of esophageal hiatus hernia:a report of 55 cases[J]. J Clin Ped Sur, 2006, 5(5): 371-372. DOI:10.3969/j.issn.1671-6353.2006.05.016. |
| 5 |
邹富胜, 秦鸣放, 蔡旺, 等. 腹腔镜下应用专用补片治疗巨大食管裂孔疝的疗效分析[J]. 中华消化内镜杂志, 2010, 27(12): 636-638. DOI:10.3760/cma.j.issn.1007-5232.2010.12.007. Zou FS, Qin MF, Cai W, et al. Laparoscopic mesh for massive esophageal hiatal hernia[J]. Chin J Dig Endosc, 2010, 27(12): 636-638. DOI:10.3760/cma.j.issn.1007-5232.2010.12.007. |
| 6 |
Mickevicius A, Endzinas Z, Kiudelis M, et al. Influence of wrap length on the effectiveness of Nissen and Toupet fundoplication:a prospective randomized study[J]. Surg Endosc, 2008, 22(10): 2269-2276. DOI:10.1016/S0378-4320(97)00079-1. |
| 7 |
严志龙, 洪莉, 胡明, 等. 腹腔镜下改良Thal术治疗儿童食管裂孔疝[J]. 中华小儿外科杂志, 2010, 31(10): 732-733. DOI:10.3760/cma.j.issn.0253-3006.2010.10.003. Yan ZL, Hong L, Hu M, et al. Laparoscopic modified Thal fundoplication for hiatal hernia in children[J]. Chin J Pediatr Surg, 2010, 31(10): 732-733. DOI:10.3760/cma.j.issn.0253-3006.2010.10.003. |
| 8 |
Broeders JA, Broeders EA, Watson DI, et al. Objective outcomes 14 years after laparoscopic anterior 180-degree partial versus nissen fundoplication:results from a randomized trial[J]. Ann Surg, 2013, 258(2): 233-239. DOI:10.1097/SLA.0b013e318278960e. |
| 9 |
Morino M, Giaccone C, Pellegrino L, et al. Laparoscopic management of giant hiatal hernia:factors influencing long-term outcome[J]. Surg Endosc, 2006, 20(7): 1011-1016. DOI:10.1007/s00464-005-0550-6. |
| 10 |
Kane TD, Brown MF, Chen MK. Position paper on laparoscopic antireflux operations in infants and children for gastroesophageal reflux disease[J]. J Pediatr Surg, 2009, 44(5): 1034-1040. DOI:10.1016/j.jpedsurg.2009.01.050. |
| 11 |
马丽霜, 李龙, 王莹, 等. 腹腔镜手术治疗新生儿食管裂孔疝[J]. 中华小儿外科杂志, 2011, 32(7): 484-487. DOI:10.3760/cma.j.issn.0253-3006.2011.07.002. Ma LS, Li L, Wang Y, et al. Laparoscopic surgery for hiatal hernia in neonates[J]. Chin J Pediatr Surg, 2011, 32(7): 484-487. DOI:10.3760/cma.j.issn.0253-3006.2011.07.002. |
| 12 |
胡明, 严志龙, 蔡金晶. 腹腔镜手术治疗1岁以内婴儿食管裂孔疝[J]. 临床小儿外科杂志, 2012, 11(4): 256-259. DOI:10.3969/j.issn.1671-6353.2012.04.006. Hu M, Yan ZL, Cai JJ. Laparoscopic repair of esophageal hiatal hernia in infants aged under 1 year[J]. J Clin Ped Sur, 2012, 11(4): 256-259. DOI:10.3969/j.issn.1671-6353.2012.04.006. |
| 13 |
孙向宇. 腹腔镜巨大食管裂孔疝修补术的争议与进展[J]. 中华胸心血管外科杂志, 2017, 33(1): 56-59. DOI:10.3760/cma.j.issn.1001-4497.2017.01.016. Sun XY. Controversies and advancement of laparoscopic repair of large hiatal hernia[J]. Chin J Thorac Cardiovasc Surg, 2017, 33(1): 56-59. DOI:10.3760/cma.j.issn.1001-4497.2017.01.016. |
| 14 |
Griffith PS, Valenti V, Qurashi K, et al. Rejection of goretex mesh used in prosthetic cruroplasty:a case series[J]. Int J Surg, 2008, 6(2): 106. DOI:10.1016/j.ijsu.2007.12.004. |
| 15 |
Smith G. Mesh repairs in hiatal surgery[J]. Ann R Coll Surg Engl, 2007, 89(5): 481-483. DOI:10.1308/003588407X202182. |
 2019, Vol. 18
2019, Vol. 18


