肛门闭锁直肠前庭瘘是女性最常见的肛门直肠畸形类型,手术方式有后矢状入路肛门成形术、前矢状入路肛门成形术和中间入路肛门成形术,可一期完成手术,也可先行造瘘后二期行肛门成形术[1-6]。本研究收集2013年5月至2015年10月由山西省儿童医院收治的25例行一期前矢状入路肛门成形术直肠前庭瘘患儿为研究对象,探讨与分析其临床疗效及术后并发症。
材料与方法 一、临床资料收集2013年5月至2015年10月由山西省儿童医院收治的25例肛门闭锁直肠前庭瘘患儿作为患儿组,年龄3个月至1岁,9例在生后即给予瘘口扩张及灌肠治疗,16例6个月至1岁首次就诊。全部患儿术前行钡灌肠造影和脊髓MRI检查,并行一期前矢状入路肛门成形术,其中5例同时行巨直肠切除,取瘘管或扩张肠管切除后切缘处肠管及扩张段肠管组织,福尔马林固定,石蜡包埋,HE染色做常规病理学检查。术后常规行肛门扩张,并于术后6个月行肛管内超声、肛肠测压。选择同期30例6~9个月因腹胀就诊的患儿作为对照组。
二、检查方法① 肛管内超声检查:应用HITACHI EUB7000肛管内超声诊断仪,360°环扫探头,直径12 mm,频率5~10 Hz,观察括约肌的厚度和完整性,应用Starck评分进行评价[7]。②肛肠测压:应用Mano Scand 360TM高分辨率肛肠测压仪,检测内容为肛管静息压和肛管高压区长度。
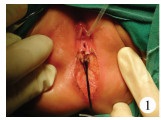
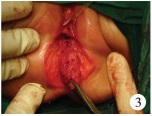
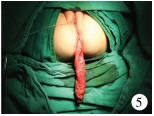
三、手术方法① 术前准备:术前3 d开始清洁灌肠行肠道准备,并口服甲硝唑及无渣饮食,术前30 min预防性给予抗生素。②手术过程:术中取截石位,留置尿管,电刺激明确横纹肌复合体的中心,于瘘口周缘缝合牵引线,沿瘘口环形切开并自瘘口向后方做正中矢状切口至括约肌横纹肌复合体的中心(图 1),切开皮肤、皮下至直肠后壁,并切开肛门括约肌前部,显示横纹肌复合体(图 2)。游离直肠3~4 cm(图 3),彻底止血后将游离的直肠放置于横纹肌复合体的中心,4 - 0可吸收线重建会阴体及缝合横纹肌复合体的前部。5 - 0可吸收线将直肠末端全层与周围皮肤缝合成形肛门,并间断缝合肛门前皮肤(图 4)。5例合并直肠扩张的患儿游离至将扩张的直肠拖出切除(图 5)。③术后护理:术后预防性应用抗生素2 d,前期20例禁食并给予胃肠外营养5 d,后期5例术后第1 d即开始口服蔼尔舒行肠内营养,口服蒙脱石散以减少排便次数。双侧大腿外展暴露会阴部,每隔4 h或排便后生理盐水、碘伏冲洗切口,保持会阴部干燥。术后2周开始肛门扩张。
|
Download:
|
| 图 1 沿瘘口环形切开并自瘘口向后方做正中矢状切口 Fig. 1 A circular incision around fistula and a middle sagittal incision behind fistula | |

|
Download:
|
| 图 2 显示横纹肌复合体 Fig. 2 Exposing striated muscle complex | |
|
Download:
|
| 图 3 游离直肠 Fig. 3 Dissecting of rectum | |

|
Download:
|
| 图 4 游离的直肠放置于横纹肌复合体的中心,重建会阴体及成型肛门 Fig. 4 Rectum was placed at the center of striated muscle complex.And perineal body was reconstructed during anoplasty | |
|
Download:
|
| 图 5 扩张的直肠被拖出并切除 Fig. 5 Dilated rectum was extracted and resected | |
采用SPSS 18.0进行统计学处理,对于肛管静息压(cmH2O)、肛管高压区长度(cm)、括约肌评分等计量资料采用(x±s)表示,两组间比较采用独立样本t检验。以P < 0.05为差异有统计学意义。
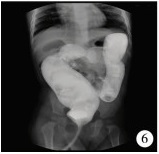
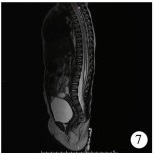
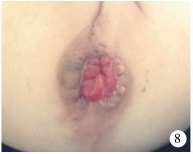
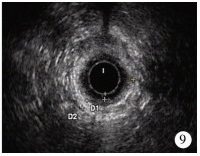
结 果术前钡灌肠造影显示9例合并直肠扩张(图 6),2例合并脊髓栓系(图 7)。术后2例出现切口浅层裂开,6例存在直肠黏膜外翻(Ⅰ°4例,Ⅱ°2例,图 8)。25例中,6例存在便秘,每5~6 d排大便1次,常需开塞露灌肠排便,其中4例合并直肠扩张,2例合并脊髓栓系;19例肛门功能正常。肛管内超声根据Starck评分有11例肛门括约肌轻度受损(图 9),14例括约肌完整。
|
Download:
|
| 图 6 钡灌肠造影显示直肠扩张 Fig. 6 Barium enema hinted at dilated rectum | |
|
Download:
|
| 图 7 MRI示骶骨发育不良、脊髓栓系及骶前囊肿 Fig. 7 MRI indicated sacrum dysplasia and tethering | |
|
Download:
|
| 图 8 直肠黏膜脱垂 Fig. 8 Rectal prolapse | |
|
Download:
|
| 图 9 肛管内超声示11-1点处外括约肌缺损 Fig. 9 Anal endosonography indicated the defect of external anal sphincter between 11 and 1 clock of lithotomy position | |
患儿组与对照组婴儿比较肛管静息压分别为(32.18±10.86)cmH2O和(52.94±15.20)cmH2O,差异有统计学意义(t=5.72,P < 0.001);两组肛管高压区长度分别为(1.22±0.30)cm和(1.59±0.41)cm,差异有统计学意义(t=3.75, P < 0.001)(见表 1)。便秘组与肛门功能正常组比较,括约肌评分、肛管静息压(cmH2O)及肛管高压区长度(cm)无明显差别(P>0.05),见表 2。2例便秘合并直肠扩张的患儿二次行扩张直肠切除术,术后排便功能正常。
|
|
表 1 患儿组术后与对照组肛肠动力学比较 Table 1 Comparison of anorectal manometry between postanoplasty children and normal controls |
|
|
表 2 便秘组与肛门功能正常组患儿肛肠动力学与括约肌评分比较 Table 2 Comparison of anorectal manometry and sphincter scoring between constipated children with normal anal function controls |
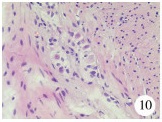
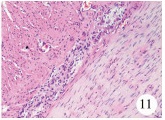
病理结果显示所有患儿瘘管或扩张肠管切除的切缘处肌间可见发育正常的神经节细胞(图 10),而切除的扩张肠管肌间神经丛内神经纤维增生,可见少量发育较小的神经节细胞(图 11)。
|
Download:
|
| 图 10 肛门闭锁直肠前庭瘘患儿瘘管或扩张肠管的HE染色 Fig. 10 HE-stained micrograph of fistula tube or dilated rectum from children of anal atresia and rectovestibular fistula | |
|
Download:
|
| 图 11 肛门闭锁直肠前庭瘘患儿扩张肠管的HE染色 Fig. 11 HE-stained micrograph of dilated rectum from children of anal atresia and rectovestibular fistula | |
肛门闭锁直肠前庭瘘是女性常见的先天性肛门直肠畸形,1982年de Vries和Pena[1]提出对其行后矢状入路肛门成形术,取骶骨至瘘口的正中矢状切口,其优点是暴露好,能在直视下重建盆底肌肉结构,而且切口位于正中可避免损伤盆底神经和血管。1992年Okada等[2]提出前矢状入路肛门成形术,在括约肌复合体的前部切开,较后矢状入路创伤更小,且更容易护理,从而该术式越来越多的被临床应用[4]。此外,也有学者采用保留肛穴和瘘口间皮桥的肛门移位技术,称作中间入路肛门成形术,其主要优点是不损伤肛门和阴道间的皮肤和组织[5]。有学者指出直肠远端缺乏正常的神经支配及肌层,为了保证术后获得良好的肛门功能,主张切除远端3 cm直肠,而有学者认为直肠远端具有内括约肌的结构,主张保留远端瘘管[8, 9]。
de Vries和Pena最初主张分三期完成手术,即一期造瘘术,二期后矢状入路肛门成形术,三期关瘘术。其目的是为了避免肛门重建时发生感染,以及随之而发生的肛门回缩、肛门狭窄和瘘复发。近年来,大多数学者主张一期手术,尽管其切口感染的风险大,但可减少手术次数,降低治疗费用,还可以避免出现皮肤糜烂、伤口感染、造瘘口脱垂或狭窄、水电解质紊乱等与造瘘有关的并发症,而且术前经过充分的肠道准备,术前、术后抗生素应用,并发症发生率及治疗效果与分期手术无明显差别[6, 10, 11]。
关于手术时机,有学者认为新生儿期即可完成,因为生后1周内手术肠道是无菌的,发生感染的几率更低[10, 11]。Wakhlu等[10]对1 206例患儿行一期前矢状入路肛门成形术,95%的患儿取得满意的疗效,其中267例在新生儿期完成,并发症发生率并没有增加。新生儿期肛门重建有助于早期建立大脑-排便反射、盆底肌训练、突触和神经网络的形成,从而获得正常或接近正常的肛门功能,但新生儿期手术对手术技术和护理的要求更高[12]。本组患儿均在3个月后行手术治疗,除合并直肠扩张和脊髓栓系的患儿外,都获得了满意的疗效。
本组25例均实施前矢状入路手术,术后应用肛内超声行括约肌评价,其中11例为括约肌轻度受损,主要为11点至1点处的缺损,位于手术切口部位,考虑是肛门重建时括约肌前部未完全对合,但无一例出现大便失禁。盆底肌MRI表明肛门直肠畸形直肠前庭瘘患儿肛门括约肌及耻骨直肠肌发育较正常稍差[13]。因此,术后患儿括约肌评分轻度受损也不完全是手术创伤所致,尽管术后肛肠测压显示肛管静息压及肛管高压区长度均低于正常对照组,但没有对括约肌及耻骨直肠肌功能造成严重影响,无大便失禁的发生。
前矢状入路肛门成形术早期并发症主要是切口感染、裂开,从而导致肛门回缩、肛门狭窄及瘘复发。有学者认为术后粪便污染是导致切口感染和裂开的主要原因,因此主张先行保护性造瘘,二期再行肛门成形术。也有学者提出手术操作不够精细,术中游离直肠时对组织损伤较多、直肠游离不够充分、止血不彻底致术后血肿形成是导致切口感染和愈合不良的主要原因。因此,在技术熟练、操作精细的条件下,术前充分准备,术后加强护理,可一期行肛门成形术[10]。本组仅2例发生切口浅层裂开,无一例出现切口问题。我们的经验是术前充分准备。术中仔细操作,尽量避免钝性分离,减少组织损伤,止血彻底,适时用生理盐水冲洗术野。术后暴露会阴部,每隔4 h用生理盐水及碘伏冲洗切口,并保持干燥,应用2 d抗生素。Kulshrestha等[3]指出术后禁食1周可减少切口并发症的发生,也有学者认为切口并发症的发生与是否禁食及应用胃肠外营养无明显关系[6, 10]。
便秘是直肠前庭瘘术后晚期常见的并发症[14, 15, 16]。Levitt等[15]报道后矢状入路手术便秘的发生率为55%;张雅楠等[16]报道前矢状入路手术便秘的发生率为57.7%。文献报道直肠末端神经支配异常、结肠传输功能异常、直肠肛门抑制反射消失、骶骨发育异常及脊髓发育不良是便秘的主要原因[3]。本组术后便秘患儿括约肌评分、肛管静息压及肛管高压区长度与肛门功能正常者比较无明显差别,表明便秘的发生与括约肌功能无关。Levitt等[14]指出直肠扩张是肛门成形术后便秘的重要原因,本组术前共有9例患儿合并直肠扩张,5例肛门成形术的同时行扩张直肠切除,术后无一例出现便秘,仅行肛门成形术的4例患儿发生了便秘,2例再次行扩张直肠切除后排便正常,这表明术前直肠扩张是导致术后便秘的重要原因。
De la Torre等[17]认为直肠直径超过盆腔的60%即为巨直肠,并发现部分患儿新生儿期即存在直肠扩张。本组术前合并直肠扩张的患儿普遍就诊较晚,就诊前未给予灌肠和瘘口扩张等治疗,直肠扩张可能是排便不畅或就诊不及时导致的继发性改变。术后病理结果显示无直肠扩张的患儿直肠末端可见发育正常的神经节细胞,而直肠扩张的肠管肌间神经丛内神经纤维增生,仅可见少量神经节细胞,这可能与肠神经发育不良有关,是导致术后排便困难的可能原因。对于出生后即诊断为直肠前庭瘘的患儿,应尽早完成手术,手术技术熟练者可在新生儿期一期完成手术,也可先行瘘口扩张及灌肠治疗,尽可能在3个月左右完成手术,以免导致继发性巨直肠,新生儿期后行一期肛门成形术。De la Torre等[17]报道的病例中60%合并直肠扩张,本组中36%(9/25)合并直肠扩张,因此肛门闭锁直肠前庭瘘的患儿术前需行下消化道造影检查,了解有无直肠扩张,对于合并巨直肠的患儿应在肛门成形的同时行巨直肠切除术。由于例数相对较少,以至于直肠扩张到何种程度需进行切除有待于在病例积累的基础上进一步总结经验。
脊髓发育不良可使支配左半结肠的副交感神经受损,传输功能障碍,直肠感觉减退,失去正常的排便反射,从而发生便秘[18]。本组合并脊髓栓系的2例患儿术后发生了便秘,对于这类患儿应尽早行栓系松解术,避免支配肠道的神经受损,而对于已经发生便秘的患儿可行Malone顺行灌肠治疗[18, 19]。
直肠黏膜脱垂也是本组比较多见的并发症,有关肛门直肠畸形术后直肠脱垂的报道较少,确切的发生率尚不清楚,文献报道其发生率为3.8% ~38%, 可能与医生及家长对轻度脱垂未引起足够的重视有关。Brisighelli等[20]文献报道直肠前庭瘘术后直肠黏膜脱垂的发生率为1.2%,本组发生率为24%(6/25),均为Ⅰ° ~Ⅱ°,发生率较高。直肠黏膜脱垂的发生与合并脊髓栓系有关。Brisighelli[20, 21]等发现合并脊髓栓系的患儿直肠脱垂的发生率是不合并脊髓栓系患儿的2倍,肛门成形术后便秘也是直肠脱垂的重要原因之一。本组6例直肠黏膜脱垂患儿中2例合并脊髓栓系,2例合并便秘,这可能是本组直肠脱垂发生率较高的原因。除此以外,直肠脱垂的发生与手术技巧密切相关,提高手术技巧,减少对盆底的损伤,直肠后壁与肛提肌固定及使成形的肛门轻度回缩,可降低直肠脱垂发生率。
直肠脱垂可导致肛周黏液、腐蚀、出血,破坏影响大便控制的肛管感觉,降低患儿的生活质量。通过肠道管理,部分患儿的脱垂症状可得到缓解,尤其脱垂程度较轻(Ⅰ° ~Ⅱ°)的患儿,无需手术。对于症状严重、影响患儿生活质量、保守治疗无效的患儿,可根据脱垂情况行局部切除或环行切除。
| 1 |
de Vries P, Pena A. Posterior anorectoplasty[J]. J Pediatr Surg, 1982, 17(5): 638-643. DOI:10.1016/S0022-3468(82)80126-7. |
| 2 |
Okada A, Kamata S, Imura K, et al. Anterior sagittal anorectoplasty for rectovestibular and anovestibular fistula[J]. J Pediatr Surg, 1992, 27(1): 85-88. DOI:10.1016/0022-3468(92)90113-L. |
| 3 |
Kulshrestha S, Kulshrestha M, Singh B, et al. Anterior sagital anorectoplasty for anovestibular fistula[J]. Pediatr Surg Int, 2007, 23(12): 1191-1197. DOI:10.1007/s00383-007-2019-2. |
| 4 |
Harjai MM, Sethi N, Chandra N. Anterior sagittal anorectoplasty:An alternative to posterior approcch in management of conenital vestibular fistula[J]. Afr J Paediatr Surg, 2013, 10(2): 78-82. DOI:10.4103/0189-6725.115027. |
| 5 |
Upadhyaya VD, Gangopadhyay AN, Pandey A, et al. Single-stage repair for rectovestibular fistula without opening the fourchette[J]. J Pediatr Surg, 2008, 43(4): 775-779. DOI:10.1016/j.jpedsurg.2007.11.038. |
| 6 |
Kuijper CF, Aronson DC. Anterior or posterior sagittal anorectoplasty without colostomy for low-type anorectal malformation:how to get a better outcome?[J]. J Pediatr Surg, 2010, 45(7): 1505-1508. DOI:10.1016/j.jpedsurg.2010.02.042. |
| 7 |
Starck M, Bohe M, Valentin L. Results of endosonographic imaging of the anal sphincter 2-7 days after primary repair of third- or fourth-degree obstetric sphincter tears[J]. Ultrasound Obstet Gynecol, 2003, 22(6): 609-615. DOI:10.1002/uog.920. |
| 8 |
Lombardi L, Bruder E, Caravaggi F, et al. Abnormalities in "low" anorectal malformations (ARMs) and functional results resecting the distal 3 cm[J]. J Pediatr Surg, 2013, 48(6): 1294-1300. DOI:10.1016/j.jpedsurg.2013.03.026. |
| 9 |
陈亚军, 张轶男, 张中喜, 等. 保留肛门内括约肌的无肛前庭瘘及会阴瘘的手术治疗[J]. 中华小儿外科杂志, 2006, 27(1): 49-50. DOI:10.3760/cma.j.issn.0253-3006.2006.01.015. Chen YJ, Zhang YN, Zhang ZX, et al. The operation of anorectal malformation with rectovestibular fistula preserved internal anal sphincter[J]. Chin J Pediatr Surg, 2006, 27(1): 49-50. DOI:10.3760/cma.j.issn.0253-3006.2006.01.015. |
| 10 |
Walhlu A, Kureel SN, Tandon RK, et al. Long-term results of anterior sagittal anorectoplasty for the treatment of vestibular fistula[J]. J Pediatr Surg, 2009, 44(10): 1913-1919. DOI:10.1016/j.jpedsurg.2009.02.072. |
| 11 |
Amanollahi O, Ketabchian S. One-stage vs.three-stage repair in anorectal malformation with rectovestibular fistula[J]. Afr J Paediatr Surg, 2016, 13(1): 20-25. DOI:10.4103/0189-6725.181702. |
| 12 |
Albanese CT, Jennings RW, Lopoo JB, et al. One-stage correction of high imperforate anus in the male neonate[J]. J Pediatr Surg, 1999, 34(5): 834-836. DOI:10.1016/S0022-3468(99)90382-2. |
| 13 |
孙小兵, 关小力, 武艳君, 等. 肛门直肠畸形直肠前庭瘘患儿的盆底肌评价[J]. 中华小儿外科杂志, 2015, 36(9): 698-701. DOI:10.0.376/cma.j.issn.0253-3006.2015.09.013. Sun XB, Guan XL, Wu YJ, et al. Evaluations of pelvic floor muscle in infants with rectovestibular fistula[J]. Chin J Pediatr Surg, 2015, 36(9): 698-701. DOI:10.0.376/cma.j.issn.0253-3006.2015.09.013. |
| 14 |
Kyrklund K, Pakarinen MP, Koivusalo A, et al. Bowel functional outcomes in females with perineal or vestibular fistula treated with anterior sagittal anorectoplasty:controlled results into adulthood[J]. Dis Colon Rectum, 2015, 58(1): 97-103. DOI:10.10.1097/DCR.0000000000000239. |
| 15 |
Levitt M, Peña A.Imperforate anus and cloacal malformations[M].In: Holcomb GW, Patrick JM, Ostlie DJ, editors.Ashcraft's of Pediatric Surgery.Philadelphia, PA: Elsevier Saunders, 2014: 492-514.
|
| 16 |
张雅楠, 陈永卫, 郭卫红, 等. 先天性肛门闭锁前庭瘘前矢状入路肛门成型术及其改良术式术后排便功能随访[J]. 中华小儿外科杂志, 2015, 36(6): 416-419. DOI:10.3760/cma.j.issn.0253-3006.2015.06.005. Zhang YN, Chen YW, Guo WH, et al. Follow-ups of anterior saginai anorectoplasty and its modified operation for congenital anorectal malformations with vestibular fistula[J]. Chin J Pediatr Surg, 2015, 36(6): 416-419. DOI:10.3760/cma.j.issn.0253-3006.2015.06.005. |
| 17 |
De la Torre-Mondragón L, Bañuelos-Castañeda C, Santos-Jasso K, et al. Unexpected megarectum:A potential hidden source of complications in patients with anorectal malformation[J]. J Pediatr Surg, 2015, 50(9): 1560-1562. DOI:10.1016/j.jpedsurg.2015.05.004. |
| 18 |
耿园园, 张丽, 李艳华, 等. 可控性Malone顺行灌肠在神经性肛肠功能障碍患儿中的应用[J]. 中华小儿外科杂志, 2015, 36(6): 420-423. DOI:10.3760/cma.j.issn.0253-3006.2015.06.006. Geng YY, Zhang L, Li YH, et al. Evalution of Malone antegrade continence enema in patients with neurogenic bowel dysfunction[J]. Chin J Pediatr Surg, 2015, 36(6): 420-424. DOI:10.3760/cma.j.issn.0253-3006.2015.06.006. |
| 19 |
刘红举, 于炎冰, 张黎, 等. 脊髓栓系综合症的显微神经外科治疗[J]. 中华神经外科杂志, 2014, 30(3): 279-281. DOI:10.3760/cma.j.issn.1001-2346.2014.03.021. Liu HJ, Yu YB, Zhang L, et al. Microsurgical treatment for tethered cord syndrome[J]. Chin J Neurosurg, 2014, 30(3): 279-281. DOI:10.3760/cma.j.issn.1001-2346.2014.03.021. |
| 20 |
Brisighelli G, Di Cesare A, Morandi A, et al. Classification and management of rectal prolapsed after anorectoplasty for anorectal malformations[J]. Pediatr Surg Int, 2014, 30(8): 783-789. DOI:10.1007/s00383-014-3533-7. |
| 21 |
Belizon A, Levitt M, Shoshany G, et al. Rectal prolapsed following posterior sagittal anorectoplasty for anorectal malformations[J]. J Pediatr Surg, 2005, 40(1): 192-196. DOI:10.1016/j.jpedsurg.2004.09.035. |
 2018, Vol. 17
2018, Vol. 17


