引言
1 正文
睾丸淋巴瘤为结外淋巴瘤中的一种,多见于60岁以上老年人,多数继发于全身性其他部位淋巴瘤,原发者相对罕见,儿童发病更为罕见。原发睾丸淋巴瘤占恶性睾丸肿瘤的 3%~9%,占非霍奇金淋巴瘤的 1%~2%,主要病理类型为弥漫性大B细胞淋巴瘤,恶性程度高,预后差,由于其无特异性症状和体征,因此临床上误诊概率较高。笔者结合文献复习,对该病的病因、临床特点、诊断、治疗及预后进行总结分析。
患儿,男,3岁11月龄,因“发现左侧阴囊内无睾丸3年,右侧阴囊内肿物4 d”于2016年4月25日来本院就诊。现病史:患儿家长发现其左侧阴囊内无睾丸3年,随访至今左侧隐睾未见好转,入院前4 d在当地医院复查彩超发现右侧阴囊内有肿物,无疼痛,为进一步确诊转至本院,门诊以“左侧隐睾,右侧睾丸肿瘤”收治入院,近期体温正常,大小便正常。既往史:既往健康,无特殊疾病史,否认外伤史,无药物食物过敏史,无家族遗传病史,预防接种史正常。查体:T:36.5 ℃,P:100次/min,R:25次/min,BP:90/60 mm Hg。神志清醒,面色正常,呼吸平稳,双肺呼吸音清,心音有力,腹平坦,无压痛,未触及包块,四肢温暖,活动自如。专科查体:左侧阴囊内未触及睾丸,左侧腹股沟内未触及实性肿物,阴囊发育较差,右侧阴囊内可触及一肿物,质硬,表面光滑,边界尚清,大小约3.5 cm×2.0 cm×2.0 cm,无触痛,透光试验阴性,不可还纳入腹腔,右侧阴囊未触及睾丸,阴茎发育正常。
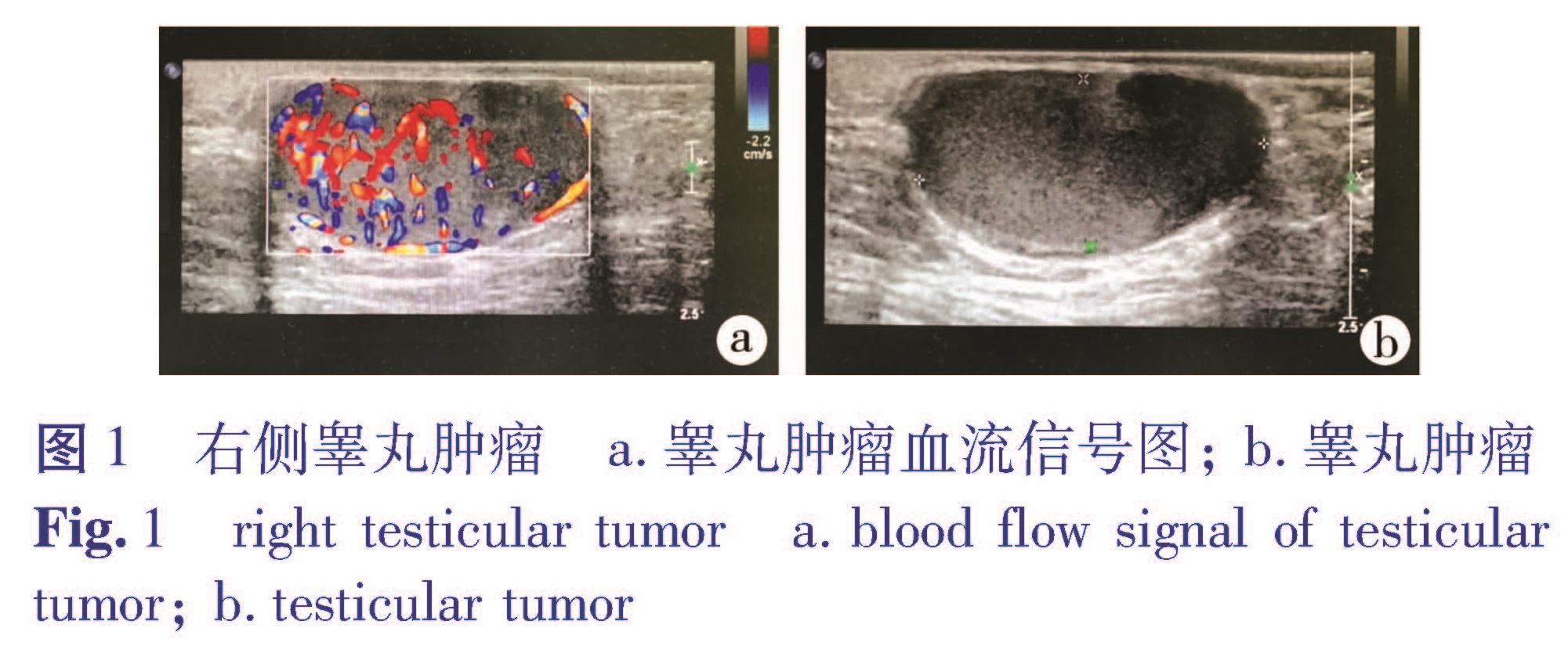
辅助检查:彩超结果示左侧腹股沟似睾丸回声,右侧阴囊内可见大小约3.0 cm×3.2 cm×1.5 cm实性肿物,边界尚清,内部回声欠均匀,其内可见较丰富血流信号,未见睾丸回声,腹膜后未见异常(图1); 胸部X线检查结果示双肺纹理增多。人绒毛膜促性腺激素(HCG)0.50 mIU/L; 甲胎蛋白(AFP)1.60 ng/mL。
图1 右侧睾丸肿瘤 a.睾丸肿瘤血流信号图; b.睾丸肿瘤
Fig.1 right testicular tumor a.blood flow signal of testicular tumor; b.testicular tumor治疗方法:患儿完善相关术前检查,于2016年4月30日行手术治疗。左侧隐睾常规行左侧高位睾丸固定术。右侧睾丸肿瘤术中于睾丸背侧切开睾丸,见瘤体占据睾丸,肉眼未见睾丸组织,瘤体呈实性,中等硬度,淡黄色,质韧,直径约3.0 cm,病理学检查结果为恶性肿瘤,同患儿家长沟通,于右侧精索高位切除睾丸及远端精索,残端双重结扎,严密止血,清点器械及辅料无误,5-0吸收线逐层缝合。
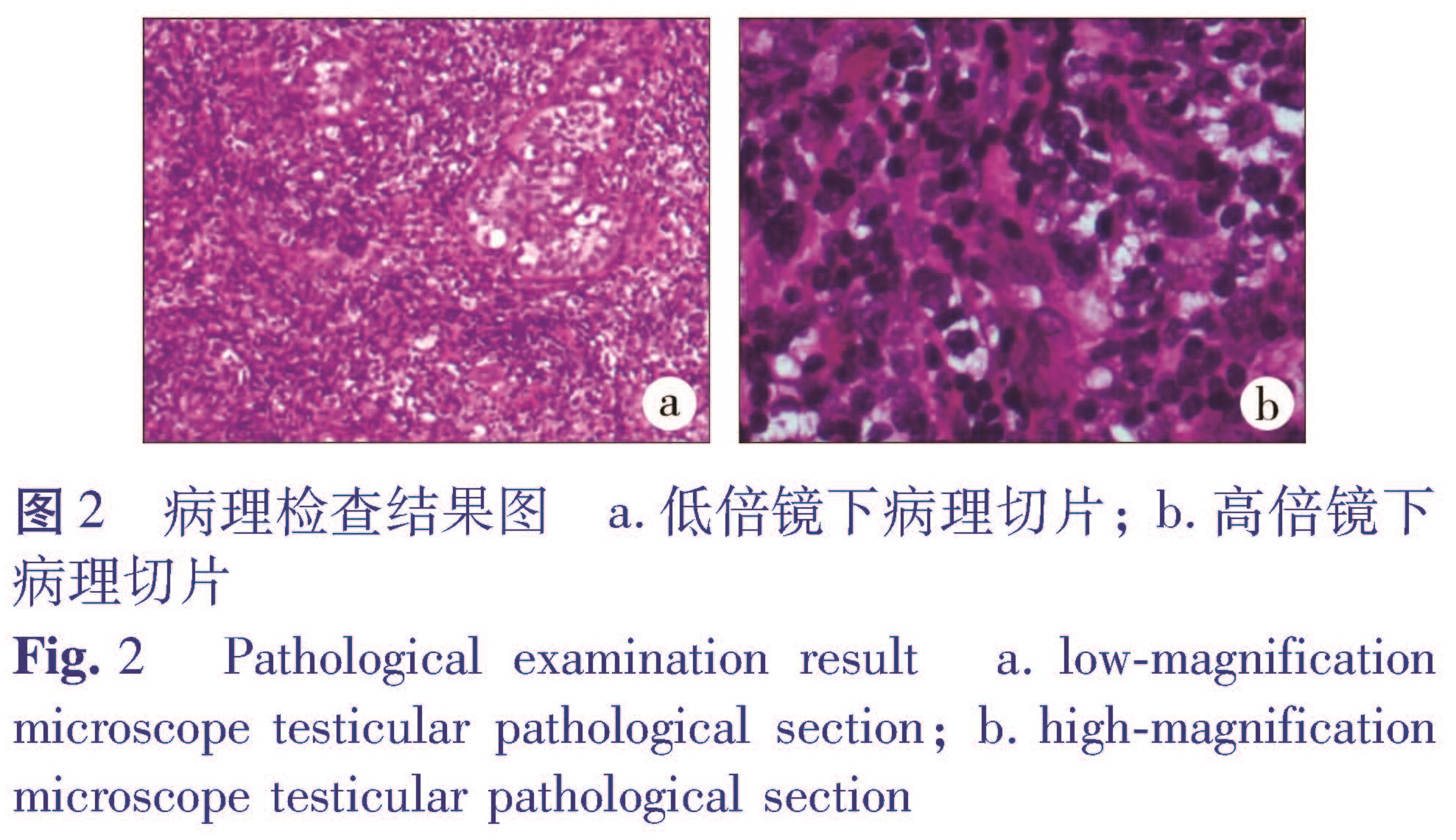
病理检查结果(图2):非霍奇金弥漫性大B细胞淋巴瘤,来源于生发中心外活化B细胞(Non-GC)CD20弥漫+,PAX-5+,CD3-,CD10-,bcl-6+,Mum1部分+,bcl-2+,CD15-,CD30-,TelT-,CD117-,CD99弱+,CD21显示较多破坏FDC网,Ki-67指数约50%~60%。
图2 病理检查结果图 a.低倍镜下病理切片; b.高倍镜下病理切片
Fig.2 Pathological examination result a.low-magnification microscope testicular pathological section; b.high-magnification microscope testicular pathological section预后:患儿术后行PET-CT未见其他脏器淋巴结转移,转入哈尔滨医科大学附属肿瘤医院行化疗治疗,采用利妥昔单抗联合CHOP方案(利妥昔单抗+环磷酰胺+表柔比星+长春新碱+泼尼松),共进行6个周期,每个周期治疗5天,间隔16天。术后每3个月复查彩超、胸部X线各一次,截至2017年4月30日,患儿复查结果正常,胃肠道及腹膜后彩超均未见淋巴结转移,胸部X线未见结节影。符合原发睾丸淋巴瘤的诊断标准。
讨论原发性睾丸非霍奇金淋巴瘤是一种罕见的结外侵犯性淋巴瘤,绝大多数病理组织类型为弥漫性大B细胞淋巴瘤[3]。多单侧发病,很少累及双侧,部分病人可合并鞘膜积液。其主要的临床表现是无痛性进行性睾丸肿大。多数病人发病时病灶较为局限。部分伴有B细胞淋巴瘤症状的患者提示预后不良[4]。目前睾丸淋巴瘤的发病原因尚不明确,可能与隐睾症、创伤、慢性睾丸炎等疾病有关,此疾病需病理组织学检查及免疫组化确诊。此患儿术前影像学检查未见睾丸回声,AFP、β-HCG阴性,故首先考虑恶性肿瘤,术前与家长详细沟通并声明睾丸恶性肿瘤的特殊性。对于青春期前睾丸肿瘤的治疗,目前以手术切除为主[5]。由于细针穿刺活检在睾丸肿瘤诊断中的意义不大,一旦发现睾丸肿瘤术前通常不需常规活检,而是依据术中快速冰冻病检结果决定是否保留睾丸及精索。所以睾丸根治性切除术既是睾丸肿瘤的诊断方法,也是主要的治疗方法。本次报道的病例在小儿睾丸肿瘤中极为罕见,国内外文献罕有报道,目前尚无统一的诊断标准。Zucca E等[6]2003年报道373例成人型原发睾丸非霍奇金性淋巴瘤(PTL)患者的临床资料,2例术后未化疗者均在术后2个月复发。Brouwer CL等[7]针对小儿睾丸非霍奇金淋巴瘤术后是否需要联合对侧睾丸放疗的研究发现,小儿对侧睾丸放疗情况与肿瘤复发无相关性。目前对于睾丸非霍奇金淋巴瘤(无论原发性还是继发性),化疗方案均与其他部位的非霍奇金淋巴瘤相同。本次报道患儿术后给予R-CHOP(利妥昔单抗+环磷酰胺+表柔比星+长春新碱+泼尼松)化疗,与Ivanyi[8]等报道的治疗方案一致,其报道的16例原发性睾丸非霍奇金淋巴瘤中位生存期为48个月。本次报道病例术后随访1年存活且无复发,可能与患儿家长较重视,一直随访观察,右侧睾丸肿瘤发现及时,入院后早期给予手术治疗,术后完善PET-CT后进行早期化疗有关。目前国内外学者对小儿睾丸非霍奇金淋巴瘤罕有报道,尚需综合大样本病例的分析结果统一临床诊治流程。本研究认为:小儿泌尿外科医师在临床工作中,对青春期前睾丸肿瘤的诊治过程中应考虑到此类罕见的恶性肿瘤。通过术前影像学资料、术中病检情况、术后病理组织学检查和免疫组化检查及早确诊,同时给予个体化化疗方案,指导患儿术后进一步治疗以提高患儿术后生存率。
-
1 Mlika M,Chelly I,Benrhouma M,et al.A primary testicular diffuse large B-cell lymphoma belonging to the germinal centerβ-cell-like group[J].J Clin Med Res,2010,2(1):47 — 49.DOI:10 402l/jocmr2009.12.1284.
-
2 Koukourakis G,Kouloulias V.Lymphoma of the testis as primary location:tumour review[J].Clin TransI Oncol,2010,12(5):321 — 325.DOI:10.1007/s12094 — 010 — 0513 — 9.
-
3 Mihaljevic B,Vukovic V,Smiljanic M,et al.Single-center experience in the treatment of primary testicular lymphoma[J].Oncol Res Treat,2014,37(5):239 — 242.DOI:10.1159/000362399.
-
4 Ahmad SS,Idris SF,Follows GA,et al.Primary testicular lymphoma[J].Clin Oncol(R Coil Radiol),2012,24(5):358 — 365.DOI:10.1016/j clon.2012.02.005.
-
5 Jia B,Shi Y,Dong M,et al.Clinical features,survival and prognostic factors of primary testicular diffuse large-β-cell lymphoma[J].Chin J Cancer Res,2014,26(4):459 — 465.DOI:10.3978/j.issn.1000 — 9604.2014.08.12.
-
6 Zucca E,Conconi A,Mughal TI,et al.Patterns of outcome and prognostic factors in primary large-β-cell lymphoma of the testis in a survey by the International Extranodal Lymphoma Study Group[J].J Clin Oncol,2003,21(1):20 — 27.DOI:10.1200/JCO.2003.11.141.
-
7 Brouwer CL,Wiesendanger EM,vail der Hulst PC,et al.Scrotal irradiation in primary testicular lymphoma:review of the literature and in silico planning comparative study [J].Int J Radiat Oncol Biol Phys,2013,85(2):298 — 308.DOI:10.1016/j.ijrobp.2012.06.019.
-
8 Ivanyi JL,Marton E,Plander M,et al.Treatment outcome in primary testicular non-Hodgkin lymphoma[J].Orv Hetil,2013,154(42):1666 — 1673.DOI:10.1556/OH.2013.29726.