引言
婴儿脑积水是小儿神经外科的常见疾病之一。目前脑室腹腔分流术仍然是婴儿脑积水的标准治疗方法。我们需要不断的总结分流手术的细节,逐渐将整个过程标准化,尽量减少并发症的发生。完美而稳定的分流手术能使脑积水患儿得到基本正常的智能、运动及社会能力,并且能融入社会,独立生活。
脑室腹腔分流术的脑室端穿刺有经额角穿刺或经枕角穿刺两种方式。经额角穿刺简洁易行,穿刺准确性高,但位于脑室内的分流管长度较短。婴儿的头围处于快速增长期,经额角穿刺有可能造成远期分流管脑室端退入脑组织造成梗阻。所以,作者习惯于采用经枕角穿刺进行分流手术。分流阀门有多种类别:高压、中压、低压、可调分流阀门、抗重力阀等,应根据脑积水类型,患儿病情及家庭经济情况综合选择。随着年龄增长,患儿颅内压在不断变化,需多次调节分流阀门压力,所以若经济条件允许的情况下,提倡选择可调节压分流阀门。本文总结了作者长期脑室腹腔分流手术的经验和细节。
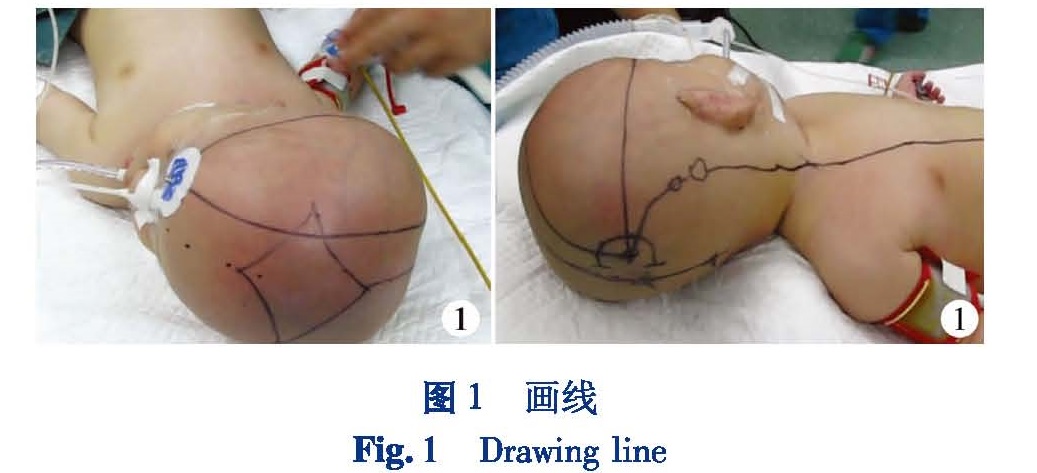
1 画线
画线顺序是:鼻根,额顶部正中矢状线,囟门边界,前定位点(眶上缘中点上1~2 cm),枕外粗隆,人字缝顶点,顶枕部正中矢状线,穿刺点(枕外粗隆上6 cm或人字缝顶点上1 cm,旁开2~3 cm),切口线,前定位点与穿刺点的水平连线和矢状位连线,腹部切口,皮下隧道投影,分流泵投影(图1)。
画线是最重要的步骤之一,是对整个手术过程的计划。正中矢状线和囟门边界能使术者对头颅有整体的把握。前定位点画好后贴心电监护的电极片,以利于术中对穿刺方向的把握。小儿枕外粗隆有时不易确定,穿刺点可同时在人字缝顶点上1 cm测量,与枕外粗隆方法对比,确定穿刺点位置。切口线为位于穿刺点周围1.5 cm马蹄形切口,基底位于内侧的矢状线方向,以达到切口线形成的皮瓣对穿刺点及周围有完整的覆盖。前定位点与穿刺点的水平连线和矢状位连线,利于术中穿刺把握方向。腹部切口位于脐右方和上方2 cm左右,以使腹部切口经过多层腹壁组织。分流泵的投影位于乳突的后上方,要尽量靠近侧方,而不能过于靠近枕部,以免影响患儿睡眠姿势。
2 体位
以经右侧枕角穿刺为例。取平卧位,患儿靠近床的右缘及上缘,头转向左侧,头的正中矢状线与地面平行,颈下垫软布卷将颈部垫起,右肩部垫起,以防止颈部过度扭曲。床头稍抬高。
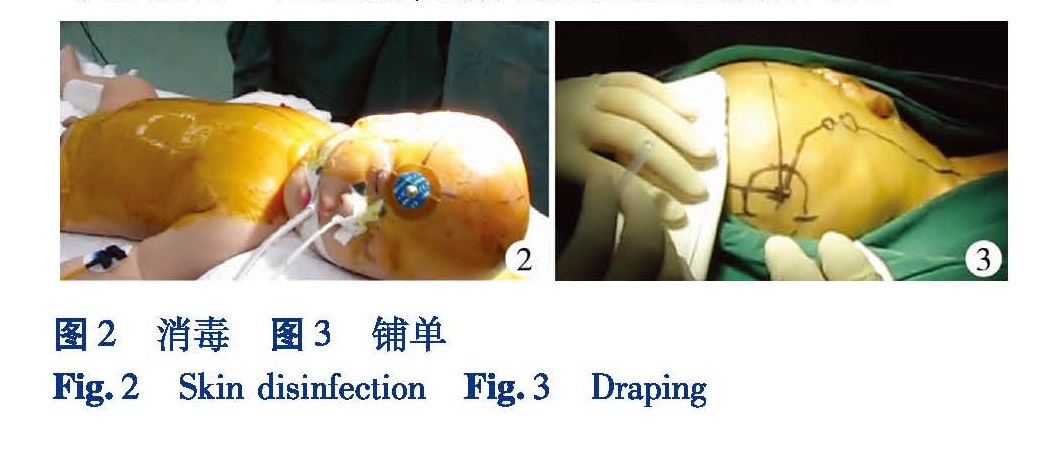
3 消毒
消毒同外科基本消毒原则。头部切口和腹部切口分别消毒。头部要消毒整个头部发际范围、额部、颈后部和侧方; 腹部消毒至两侧腋中线,上方与头部消毒范围重合,下方至耻骨联合(图2)。
4 铺单
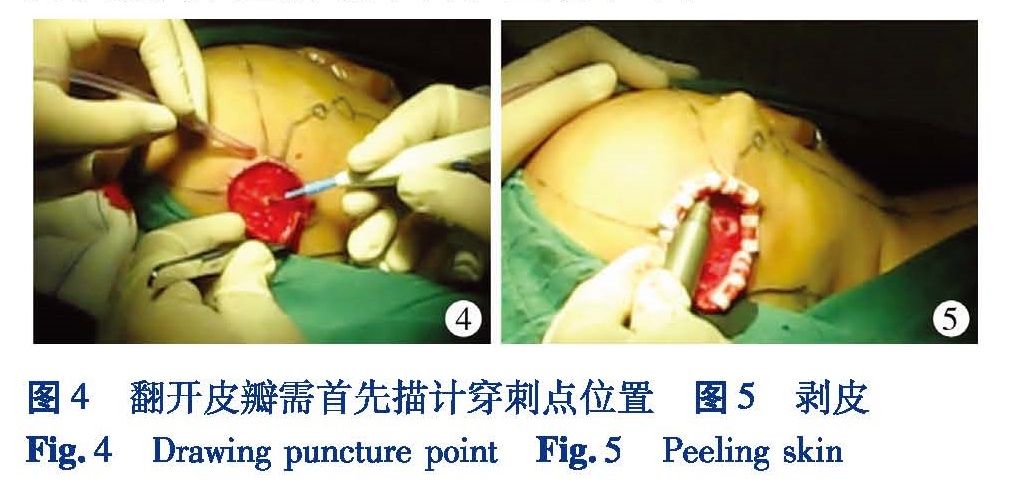
5 头部切口切开
头皮全层要用皮刀切开,深部切开和皮瓣游离可用低热量电刀。可使用头皮夹减少渗血。婴儿脑积水因长期颅内压增高,颅骨较薄,有时颅骨已经穿凿样改变,切开时防止切入颅内。翻开皮瓣后首先要在颅骨上标记穿刺点位置后再行其他操作,以防止穿刺点发生偏差(图4)。
6 剥皮
7 颅骨钻孔
用手摇钻或单独用其钻头在穿刺点行颅骨钻孔,钻孔呈锥形,骨孔的内直径约为4~5 mm,不可过大。有时颅骨已经非常薄弱,轻微钻孔后可用小弯钳扩大骨孔。骨缘渗血用骨蜡止血。
8 腹部切口
腹部切口长约1~1.5 cm。用皮刀切开表皮和真皮。术者和助手分别拿一把蚊氏钳交替分离皮下脂肪,显露腹直肌前鞘后停止分离。
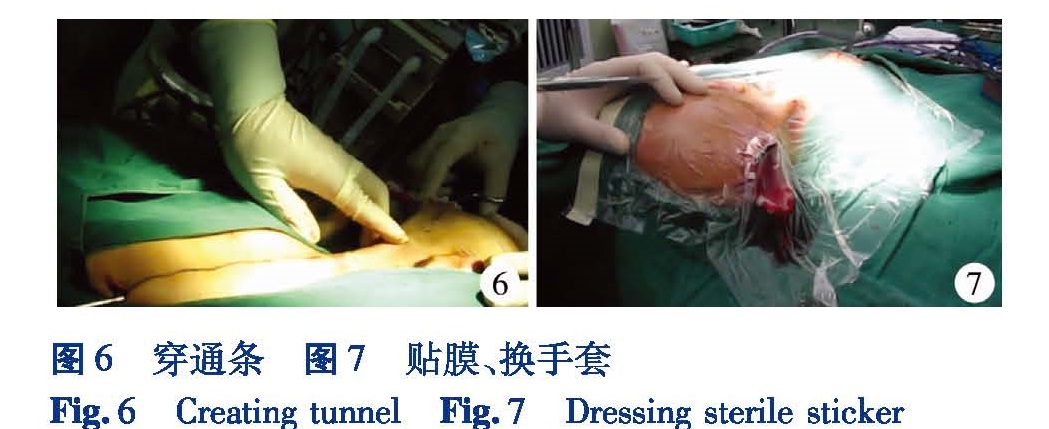
9 穿通条
将合适长度的通条轻度塑形,以适应穿刺途中的身体弯曲。将通条从腹部切口开始,通过皮下一直穿到头部切口。术者右手持通条的根部,向前推动通条,并可轻度的旋转,左手提起皮肤及皮下,控制通条的方向和皮下的厚度。通过肋缘时,防止穿入胸腔; 通过颈部时,防止损伤颈部的动脉和静脉; 过了颈部到达乳突后方时,要更加小心,因为乳突后方的曲度不利于通条的穿过,而患儿的颅骨均较薄,防止穿入颅内(图6)。通条穿过后,要再次在分流泵的预计位置周围游离头皮下,以防止通条周围的头皮下有纤维分隔,阻碍分流泵的置入。穿通条完成后要贴无菌贴膜(图7),将所有显露的皮肤完全覆盖,助手和术者要更换手套,更换用过的器械。在贴膜和更换手套后,要保证绝对的无菌状态。
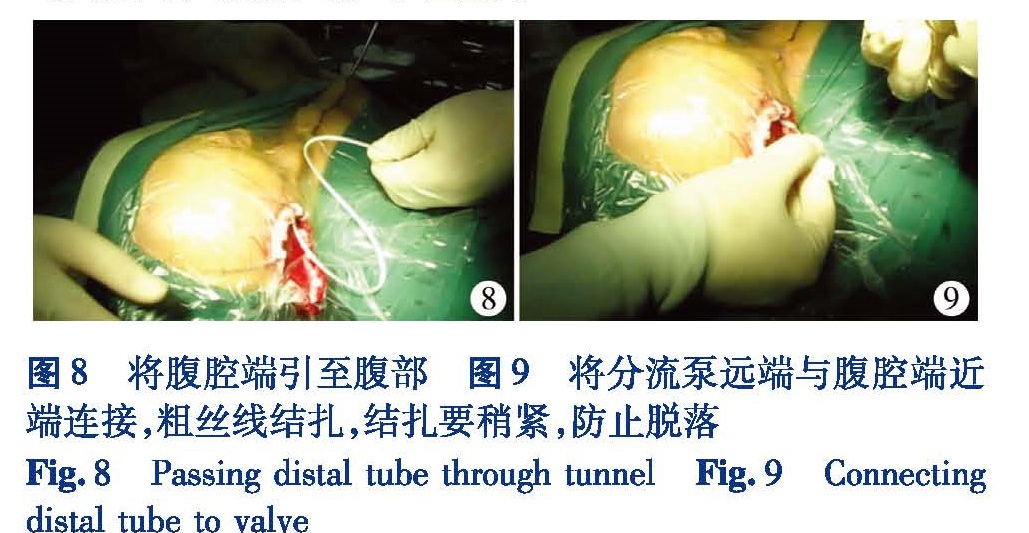
10 引入腹腔端,连接分流泵
准备充分后打开分流系统的无菌包装。取出通条芯,将用万古霉素充分浸泡的分流管腹腔端通过通条从头部切口引导至腹部切口,撤除通条(图8)。腹腔端远端留置的长度为35~40 cm。将万古霉素充分浸泡并排除气体的分流泵远端与腹腔端分流管的近端相连,用不可吸收的粗丝线固定,防止远期腹腔端脱落(图9)。分流泵和腹腔端的远端均用万古霉素湿纱布包裹。
11 脑室端置入
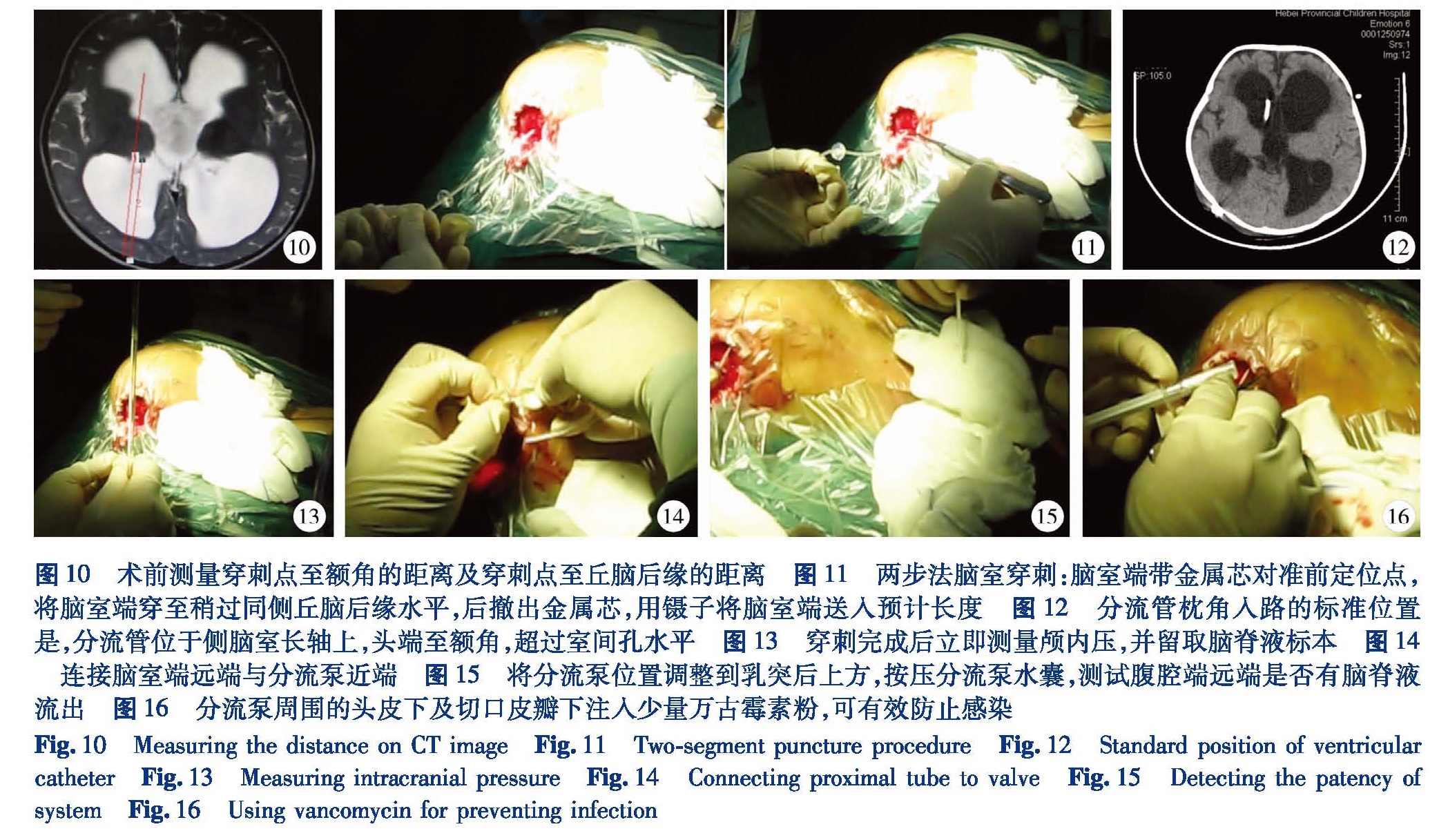
术前要通过头颅CT测量穿刺点至同侧脑室额角的距离及穿刺点至同侧丘脑后缘的距离(图 10)。于穿刺点切开硬膜,切口直径要小,刚好能通过脑室端分流管。将带金属芯的脑室端分流管通过穿刺点,对准前定位点,缓慢穿刺脑组织,至有脑脊液流出,说明进入了脑室,继续缓慢进入,稍超过丘脑后缘水平后,说明分流管进入了侧脑室体部,撤除金属芯,用镊子继续将分流管置入至预定长度(图11)。经枕角穿刺脑室端的理想位置是:分流管位于侧脑室长轴上,分流管的头端位于侧脑室额角内,室间孔的前方,远离脉络丛(图12)。脑室端置入的长度为7~12 cm,要根据术前的CT测量和脑积水的轻重确定。置入脑室端后,要立即测量颅内压,并留置脑脊液标本送检(图13)。将分流管固定于卡扣上,剪去脑室端远端多余部分,并与分流泵的近端相连(图14)。在整个过程中,进入颅内的脑室端部分切勿用手触碰,必须用未使用过的镊子将其送入脑室内。将分流泵置入预定位置(乳突的后上方),因为皮瓣的设计和前期的剥皮,分流泵的置入较容易。注意不要将脑室端反复的拔出和插入,这样容易感染。置入满意后,在自然状态下观察远端是否有脑脊液流出,也可压迫分流泵的水囊,测试腹腔端的远端是否有脑脊液流出(图15)。
12 帽状腱膜缝合
帽状腱膜缝合前,在分流泵周围的头皮下及皮瓣的头皮下,放置少量万古霉素粉,可在术后早期局部持续释放万古霉素,防止感染(图16)。可吸收线间断缝合帽状腱膜,缝合过程中注意勿损伤皮瓣下的分流管。
图 10 术前测量穿刺点至额角的距离及穿刺点至丘脑后缘的距离 图 11两步法脑室穿刺:脑室端带金属芯对准前定位点,将脑室端穿至稍过同侧丘脑后缘水平,后撤出金属芯,用镊子将脑室端送入预计长度 图 12分流管枕角入路的标准位置是,分流管位于侧脑室长轴上,头端至额角,超过室间孔水平 图 13穿刺完成后立即测量颅内压,并留取脑脊液标本 图 14连接脑室端远端与分流泵近端图 15 将分流泵位置调整到乳突后上方,按压分流泵水囊,测试腹腔端远端是否有脑脊液流出 图 16分流泵周围的头皮下及切口皮瓣下注入少量万古霉素粉,可有效防止感染
Fig.10 Measuring the distance on CT imageFig.11 Two-segment puncture procedureFig.12 Standard position of ventricular catheterFig.13 Measuring intracranial pressureFig.14 Connecting proximal tube to valveFig.15 Detecting the patency of systemFig.16 Using vancomycin for preventing infection13 腹腔端置入
腹壁分为皮肤、皮下脂肪、前鞘、腹直肌、后鞘及腹膜层。儿童腹壁较薄。切开腹直肌前鞘,术者和助手用弯钳交替分离,至显露后鞘,小蚊氏钳交替提起后鞘,以防止夹住和损伤腹腔内器官。尖刀在后鞘切一小孔,此时,可能同时切破了腹膜,而显露出空荡的腹腔; 也可能在切开后鞘后,显露薄层半透明的腹膜。此时,不可在腹膜外盲目分离,以防止腹膜和后鞘过多分离,造成寻找困难,甚至将分流管置入腹膜外。一旦发现未和后鞘同时切破腹膜,需重新夹住腹膜单独将其切破。显露空荡的腹腔后,将分流管置入腹腔,腹腔端置入约35~40 cm。将后鞘和腹膜缝合1针以缩小后鞘的切口,依次缝合腹直肌和前鞘后,要用尖镊子将腹腔端分流管挑出一部分,尝试腹腔端是否可轻松的从腹腔退出,以适应患儿身高的生长。将挑出的部分分流管完全滑入腹腔后,依次缝合皮下脂肪和皮肤。
14 头皮缝合
腹部分流管置入完成后,再在去缝合头部皮肤。快吸收线间断缝合头皮。婴儿头皮较薄,缝合头皮针距和间距要稍小,一般0.5cm左右,轻轻对合,不必过紧。
脑室腹腔分流术是非常经典的手术,也是需要个体化的手术。虽然在细节上有诸多的不同,如额角穿刺还是枕角穿刺等,但是,总的原则是不变的,那就是尽一切努力减少近期和远期分流管功能障碍和并发症的发生。脑室腹腔分流术最基本和最重要的要求是努力将手术相关的感染率降至零,所以无菌原则是手术成功的关键。术者在手术过程中,不断地总结出自己的标准化流程,并不断的固定化、深化和改进,对于降低脑室腹腔分流术的远期并发症具有重要意义。
- (收稿日期:2017 — 10 — 05)