广东省佛山市妇幼保健院小儿外科(广东省佛山市,528000),Email:46244939@qq.com
Department of Pediatric Surgery,Municipal Women and Children's Hospital,Foshan 528000,China.
DOI: 10.3969/j.issn.1671— 6353.2018.08.012
备注
引言
骶尾部畸胎瘤(sacrococcygeal teratoma,SCT)是胎儿及新生儿肿瘤,在出生婴儿中发病率为1/40 000~1/35 000,男女发病比例约1:3~1:4[1,2]。一般起源于原始的潜在多能胚细胞,多发生于胚胎学体腔的中线前轴或中线旁区,如骶尾部、纵膈、腹膜后、性腺等部位[3]。随年龄增长,肿瘤恶变的几率上升,需尽早手术治疗。目前多采用骶尾部入路,对Ⅲ、Ⅳ型病例多选用腹骶联合切口,腹腔镜手术国内报道较少[4,5]。本院于2006年8月至2016年1月经腹腔镜辅助对12例Ⅲ、Ⅳ型病例施行骶尾部畸胎瘤切除术,获得满意效果,现总结如下。
1 材料与方法
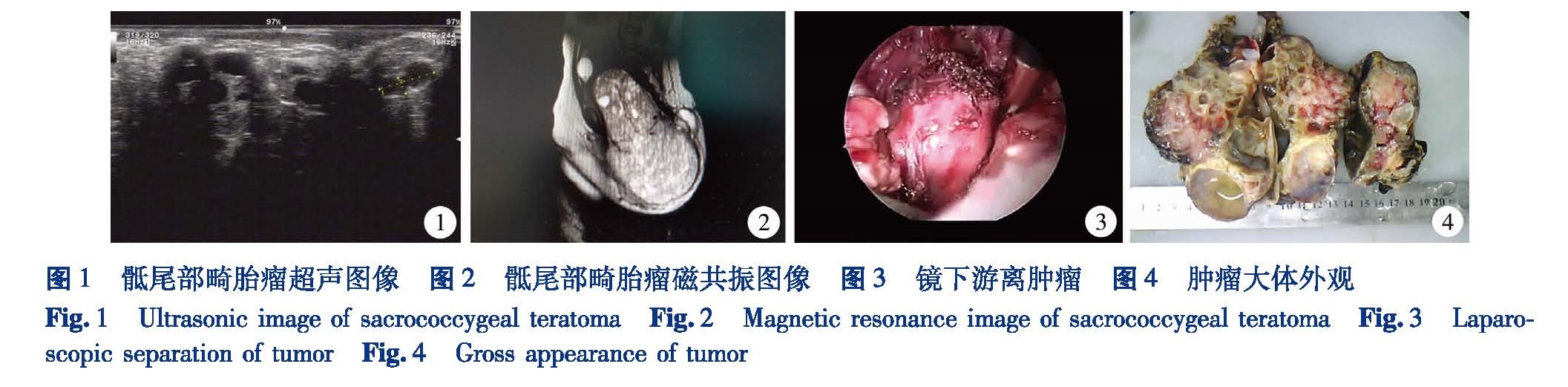
1.1 临床资料本组12例,其中男童5例,女童7例。年龄1岁7个月至9岁5个月。以骶尾部包块为首发症状7例,排尿排便困难2例,腹胀伴腹部包块2例。按Altman分类法分型,Ⅲ型8例,肿瘤向盆腔内生长,骶尾部和下腹部触及肿瘤; Ⅳ型4例,肿瘤位于骶前,只向盆腔生长。B超、CT或MRI可见腹腔及骶尾部囊实性肿物(图1、图2)。
1.2 肿瘤诊断和分类标准组织病理学结果是诊断骶尾部畸胎瘤的金标准,将骶尾部畸胎瘤分为良性畸胎瘤和恶性畸胎瘤,恶性畸胎瘤又分为未成熟型畸胎瘤、胚胎癌、卵黄囊瘤、绒毛膜癌、多胚瘤。根据肿瘤与骶尾骨的关系,分为4型:Ⅰ型,肿瘤体积绝大多数突出于骶尾部,仅有极小部分位于骶前; Ⅱ型,瘤体骑跨于骶骨前后,主要部分位于骶骨外,骶前部分未进入腹腔; Ⅲ型,瘤体骑跨于骶骨前后,以骶前瘤体为主,并可由盆腔延伸至腹腔; Ⅳ型,肿瘤多位于骶前,体表外观未见肿瘤[6]。通常手术人路的选择取决于肿瘤分型。
1.3 手术方法术前行肠道准备3 d(包括半流饮食,口服甲硝唑片),手术前晚及手术当日早晨各清洁灌肠 1 次。术前禁食8 h,留置胃管和导尿管。采用气管插管静脉复合麻醉。麻醉后先取足高头低仰卧位,提起患儿双足,消毒腹部、会阴、骶尾部及双下肢,无菌敷料包裹患儿双下肢,于骶尾部及腹部无菌状态下铺巾。术者站于患儿左侧,经脐部穿刺腹腔充气,置入5 mm Trocar及30°腹腔镜,在腹腔镜监视引导下于脐两旁各做3 cm切口,置入两个5 mm Trocar,于右下腹置入一5 mm Trocar。辨清肠管、肿瘤、膀胱、输尿管、髂血管等解剖结构,助手将直肠乙状结肠牵向上方使其系膜紧张,术者沿直肠一侧切开后腹膜,用电钩切开肿瘤与直肠、骨盆侧壁及骶前筋膜粘连的血管和结缔组织。骶中血管应用 Hemolok 结扎后切断。然后沿肿瘤包膜前方、两侧及后方交替向尾侧游离瘤体(图3),至第3、4骶骨以下平面。结束腹腔操作部分,改骶尾部手术。助手扶持患儿双下肢,保持其下肢屈曲靠近躯干,显露骶尾部,在骶后尾骨上做倒“V”形切口,逐层切开至臀大肌表面,必要时切开部分臀大肌,游离肿瘤周围粘连,切断尾骨,将肿瘤及其附着的尾骨向下牵引后,向上分离其与骨盆侧壁和骶前的粘连,最终完整切除肿瘤和尾骨(图4)。向深面分离至打开盆膈时均在坐骨结节范围内,前方避免损伤直肠,必要时直肠内置入引导物,后方避免损伤骶尾部血管和神经。清理创面后修复盆底、固定直肠、修复死腔,骶前放置引流管1根。重新于腹腔镜下检查腹腔内有无出血,如有出血,则腹腔镜下彻底止血,无需关闭盆腔腹膜反折,盆腔放置引流管1根。术后定期复查,做直肠指诊并监测血清甲胎蛋白水平。
2 结 果
所有病例均于腹腔镜下完成手术。平均手术时间 176 min,术中出血量平均为 37 mL。1例因肿瘤较大,粘连紧密,导致创面渗血较多,但仍能在腹腔镜下完成腹腔肿瘤切除。术中有2例伤及直肠后壁,但未穿透黏膜,予以修补,术后未发现肠瘘。术后3例出现伤口皮缘坏死,经换药痊愈,无大便失禁等其他严重并发症。术后平均住院时间8.5 d。术后病理诊断:成熟型畸胎瘤(图5)7例,未成熟型畸胎瘤(图6)1例,恶性畸胎瘤(图7)4例。
截止2016年1月,共10例获得随访,2例失访,随访时间为4~58个月,平均随访时间为36个月。其中7例获随访的良性畸胎瘤均未出现复发情况; 2例卵黄囊瘤术后化疗期间随访未见复发; 1例未成熟型畸胎瘤患儿于术后1年9个月复发,家属放弃治疗,现失访。3 讨 论
骶尾部是畸胎瘤最常见的发病部位,可发生于任何年龄,以新生儿及婴幼儿最多见。Ⅰ型与Ⅱ型经骶尾部切口多能完全切除,而大部分Ⅲ型及部分瘤体较大的Ⅳ型病例则很难单纯经骶尾部完成手术,手术多采用腹骶联合切口。经腹部手术损伤大,小儿盆腔空间狭小,对较大的肿瘤分离与暴露困难,加之盆腔脏器复杂,故虽然目前骶尾部畸胎瘤的手术方式已较成熟,但术中存在骶前神经、直肠、膀胱、输尿管、大血管损伤的风险,术后仍有伤口感染、大便失禁、皮瓣坏死等并发症发生。
近年来,随着腹腔镜技术的发展,其运用于成人骶尾部畸胎瘤手术可以达到安全、完整切除、恢复快和并发症少的效果[7]。但腹腔镜切除腹膜后肿瘤难度大,对手术者的技术要求非常高,特别是骶尾部畸胎瘤,其位置深,前有直肠和(或)乙状结肠,后有骶前血管,两侧有输尿管,使腹腔镜下手术难度更大,术中容易发生大出血和重要脏器损伤[8]。经查阅文献,国内外关于小儿骶尾部畸胎瘤腹腔镜手术治疗的报道较少[4,5,9,10]。可能与小儿腹腔空间小,手术操作难度大,对术者的手术水平及器械要求非常高,技术应用受限有关。加之手术时间延长对麻醉及术中监护的要求高,也限制了腹腔镜技术在小儿骶尾部畸胎瘤手术中的应用。目前,本院完成腹腔镜辅助手术切除骶尾部畸胎瘤12例,无1例患儿术中、术后未出现严重并发症,术后恢复快,腹部切口瘢痕小,美容效果好。
对于腹腔镜辅助下骶尾部畸胎瘤切除术,我们的体会如下: ①对于盆腔手术,常规采用头低足高位,肠管向头端移动,方便暴露视野。②术前辨认清楚腹腔及盆腔关键解剖结构,必要时于小儿膀胱镜下插入F3输尿管导管于双侧输尿管,可有效避免术中损伤输尿管。③小儿腹腔空间小,易造成暴露困难及操作器械上的相互碰撞。故我们选择操作孔切口时,脐部Trocar置于脐环上缘,放置监视镜; 主刀的两个操作Trocar置于脐部两侧,避免放置于脐同一侧,以达到最好操作空间,至于第4个Trocar,我们习惯放置于右下腹,方便助手用腹腔镜钳提起结肠或乙状结肠,并避开主刀的操作区域。④当瘤体巨大,压迫盆壁,可抽吸出瘤内囊性成份,缩小瘤体,利于手术操作。⑤因早期缺乏超声刀,分离肿瘤时分别采用钝性和锐性分离,在靠近输尿管、髂血管等关键部位采用钝性分离为主,常用吸引器头钝性游离,因吸引器头属钝性,避免锐性切割,并可边吸引边分离; 待肿瘤与重要组织分离后,对瘤体表面的出血点再用腹腔镜钳或电钩电凝止血。⑥在游离腹腔内瘤体过程中推开肿瘤造成间隙,用电钩紧贴瘤体电凝,即可锐性切断其与周围组织间的粘连。⑦分离肿瘤与直肠时,可于直肠内置入手指或肛管作为指引物,以减少手术中误伤直肠壁的风险[11]。⑧腹腔镜下游离结束后,我们暂不关闭腹腔切口,将小儿双下肢立起,并向头侧屈曲,仰卧位下暴露骶尾部,避免术中改变体位,以及俯卧位带来的对心肺长时间的压迫,影响术中心肺功能; 关闭骶尾部切口后,再次腹腔镜检查盆腔出血情况及有无副损伤,常规放置盆腔引流管,可以避免先放置盆腔引流管,再骶尾部入路手术造成盆腔引流管移位的情况。同时我们也将该体位用于腹腔镜肛门闭锁及腹腔镜巨结肠的手术,效果良好。⑨目前成人病例中已有腹腔镜下完整切除骶尾部畸胎瘤,避免骶尾部切口的报道; 因小儿腹腔空间小,难以直接于腹腔镜下完整游离肿瘤至尾骨尖并切除尾骨,而尾骨未切除是骶尾部畸胎瘤术后复发的高危因素[12]。因此,小儿需常规于骶尾部入路,做倒“V”型切口,完全切除尾骨,避免复发。
伤口感染、大便失禁、皮瓣坏死和复发等是骶尾部畸胎瘤术后常见的并发症。其中伤口感染、皮瓣坏死较为常见,与切口靠近肛门,皮瓣广泛分离,术后皮下积血积液导致皮瓣缺血坏死感染,以及肿瘤切除后残留腔隙有关。术中切除肿瘤后,将其骶前组织缝合悬吊在骶骨上减小或消灭死腔,重建肛尾韧带,将其固定在骶骨较高位置上,用7号丝线将皮瓣中央与骶前筋膜缝合2~3针,放置骶前引流管,加压包扎伤口。同时通过固定直肠,恢复肛提肌和臀部肌肉,可有效防止术后大便失禁、直肠脱垂的发生。目前,骶尾部畸胎瘤总体治疗效果较好,5年生存率在81%~97%,但复发后生存率仅45%~58%,完整切除是防止术后复发的关键,对于肿瘤周围形态或质地异常的组织需一并切除[13-15]。本组病例术后发生切口皮缘坏死3例,均发生于早期病例,后期重视切除肿瘤后修复盆底,未再出现皮瓣坏死。
骶尾部畸胎瘤手术后应定期行肛门指检和血清AFP值测定。AFP常作为术后随访中评估治疗效果和判断术后有无复发的重要指标。本组随访1例未成熟畸胎瘤,术后AFP未能下降至完全正常,术后1年AFP再次升高,术后1年9个月发现复发灶。其余9例随访期间AFP值一直保持在正常水平,影像学检查未见复发灶。因随访时间短,尚缺乏长期、大样本随访病例。而临床上不乏术后复发病例,Derikx[16]报道173例骶尾部畸胎瘤患儿,其中19例复发,4例成熟性畸胎瘤发生远处转移,6例复发肿瘤有明显恶性转化。故无论是良性或恶性畸胎瘤,术后随访非常重要。
综上所述,腹腔镜辅助手术切除骶尾部畸胎瘤具有安全性高、手术损伤小等优点,值得临床推广和应用。
-
1 Winderl LM,Silverman RK.Prenatal identification of a completely cystic internal sacrococcygeal teratoma(type Ⅳ)[J].Ultrasound Obstet Gynecol,1997,9(6):425 — 428.DOI:10.1046/j.1469 — 0705.1997.09060425.x.
-
2 Swamy R,Embleton N,Hale J.Sacrococcygeal teratoma over two decades:birth prevalence,prenatal diagnosis and clinical outcomes[J].Prenat Diagn,2008,28(11):1048 — 1051.DOI:10.1002/pd.2122.
-
3 张金哲,潘少川,黄澄如.实用小儿外科学[M].杭州,浙江科学技术出版社,2003:12.
-
4 刘国庆,唐华建,白立芳,等.腹腔镜辅助技术在小儿骶尾部手术中的应用[J].临床小儿外科杂志,2007,6(6):47 — 49.DOI:10.3969/j.issn.1671 — 6353.2007.06.019.
-
5 王勇,汤绍涛,李金鹏.腹腔镜辅助下小儿骶尾部畸胎瘤切除术15例[J].中国小儿血液和肿瘤杂志,2011,16(6):274 — 276.DOI:10.3969/j.issn.1673 — 5323.2011.06.010.
-
6 施诚仁,金先庆,李仲智.小儿外科学第4版[M].北京,人民卫生出版社,2009:8.
-
7 Tsutsui A,Nakamura T,Mitomi H,et al.Successful laparoscopic resection of a sacrococcygeal teratoma in an adult:report of a case[J].Sur Today,2011,41(4):572 — 575.DOI:10.1007/s00595 — 010 — 4274 — 4.
-
8 徐惠成,王丹,王延洲,等.腹腔镜骶尾部畸胎瘤切除术的临床应用[J].第三军医大学学报,2010,32(11):1220 — 1222.DOI:10.16016/j.1000 — 5404.2010.11.034.
-
9 Chen Y,Xu H,Li Y,et al.Laparoscopic resection of presacral teratomas[J].J Minim Invasive Gynecol,2008,15:649 — 651.DOI:10.1016/j.jmig.2008.06.011.
-
10 Lee KH,Tam YH,Chan KW,et al.Laparoscopic-assisted excision of sacrococcygeal teratoma in children[J].J Laparoendosc Adv Surg Tech A,2008,18:296 — 301.DOI:10.1089/lap.2007.0011.
-
11 严萍,徐亚娟,路长贵,等.新生儿骶尾部畸胎瘤术后肛门直肠功能随访[J].临床小儿外科杂志,2018,17(1):13 — 17.DOI:10.3969/j.issn.1671 — 6353.2018.01.004.
-
12 Gurda GT,Vanden Bussche CJ,Yonescu R,et a1.Sacrococcygeal teratomas:clinico-pathological characteristics and isochromosome 12p status[J].Mod Pathol,2014,27(4):562 — 568.DOI:10.1038/modpath01.2013.171.
-
13 Ho KO,Sotmdappan SV,Walker K.et at.Sacrococcygeal teratoma:the 13-year experience of a tertiary paediatric centre[J].J Paediatr Child Health,2011,47(5):287 — 291.DOI:10.1111/j.1440 — 1754.2010.01957.x.
-
14 Mann JR,Gray ES,Thornton C,et al.Mature and immature Extracranial teratomas in children:the UK Children's Cancer Study Group Experience [J].J Clin Oncol,2008,26(21):3590 — 3597.DOI:10.1200/JCO.2008.16.0622.
-
15 Imamoglu M,Cay A,Sarihan H,et al.Paravesical suture granuloma simulating a local recurrence of the immature sacrococcygeal teratoma[J].J Pediatr Surg,2005,40(3):584 — 585.DOI:10.1016/j.jpedsurg.2004.11.018.
-
16 Derikx JP,De Backer A,van de Schoot L,et al.Factors associated with recurrence and metastasis in sacrococcygeal teratoma[J].Br J Surg,2006,93(12):1543 — 1548.DOI:10.1002/bjs.5379.