引言
1 正文
卵巢自截又称异位卵巢,是卵巢或卵巢包块扭转后的罕见并发症,文献报道中发病率约为1/11 421[1]。随着国家二胎政策的推行和超声技术的进步,越来越多的盆腔包块在产检中被发现,并成为小儿外科工作中遇到的新问题。现将本院2011年8月至2016年12月收治的3例卵巢自截病例报道如下:
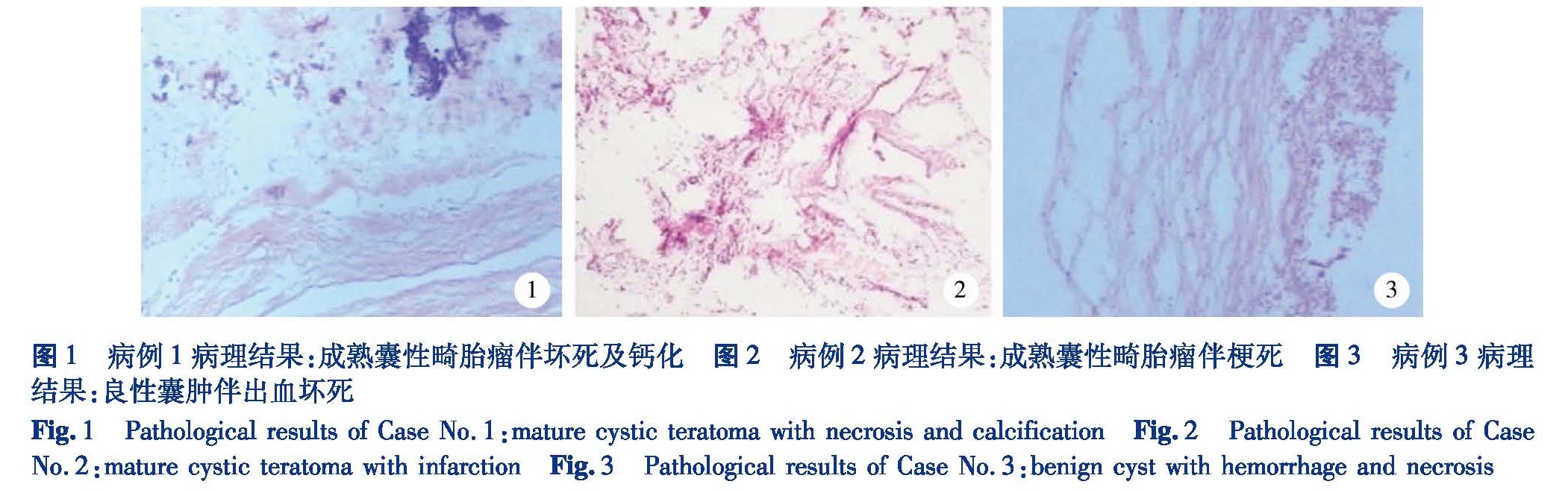
病例1,女,3个月,因“产前彩超发现盆腔包块3个多月”入院。体格检查:腹软,腹部稍膨隆,右下腹扪及质中包块,基底不固定,活动可,按压后患儿无哭吵,腹壁局部无红肿,无静脉显露,肝脾肋下未触及。术前检查:超声提示右中下腹探及一囊性结构,形态规则,边界可见,大小约6.1 cm×5.7 cm×4.1 cm,囊壁厚约1.3 cm,内为无回声区含细密点状回声,CDF1其内未探及明显血流信号,子宫及左侧卵巢未见明显异常,右侧卵巢未确切显示。术中所见:腹腔有一包块,游离状态存在于腹腔中,囊实混合性,内有毛发和皮脂样物,右侧输卵管、卵巢缺如。术后病理检查结果符合成熟囊性畸胎瘤伴坏死及钙化(图1)。
病例2,女,2个月,因“产检彩超发现腹部包块2个多月”入院。体格检查:腹软,腹部稍膨隆,右中下腹扪及包块,边界较清,质地中等,活动度可,按压后患儿无哭吵。术前检查:超声提示左中下腹探及一异常囊性结构,边界可见,大小约5.8 cm×5.0 cm×3.8 cm,内为无回声区含细密点状回声,CDF1于病变内未探及血流信号。子宫及左卵巢显示清楚,右侧卵巢显示不清。术中所见:右侧卵巢已完全自截,腹腔内可见一包块,与大网膜粘连,右侧输卵管缺如,仅剩残端,所见包块囊实混合性,内有毛发和皮脂样物。术后病理检查结果提示成熟畸胎瘤伴梗死(图2)。
病例3,女,3个月,因“产前彩超发现盆腔包块6个月”入院。体格检查:腹软,腹部稍膨隆,左中下腹扪及质中包块,活动度好,按压后患儿无哭吵,肝脾肋下未触及。术前检查:超声提示左中下腹探及异常回声结构,形态规则,边界清楚,大小约4.6 cm×3.5 cm×2.6 cm,内为无回声区含细密点状回声及片状强回声区,强回声区后方未见明显声影,CDF1于无回声区未探及明显血流信号,结合产前影像学检查结果,提示该病变活动度较大,子宫未见明显异常,双侧卵巢显示不清。术中所见:右侧卵巢、输卵管缺如,腹腔内见一游离包块,囊实混合性,内有毛发和皮脂样物质,已发黑坏死,左侧卵巢输卵管无明显异常。术后病理检查结果:所送组织囊壁为纤维结缔组织,大部分出血坏死,灶性钙化,局灶内衬少量立方上皮,未见明确外胚层、内胚层组织,未见明确恶性肿瘤成分,支持良性囊肿伴出血坏死(图3)。
图1 病例1病理结果:成熟囊性畸胎瘤伴坏死及钙化 图2病例2病理结果:成熟囊性畸胎瘤伴梗死 图3病例3病理结果:良性囊肿伴出血坏死
Fig.1 Pathological results of Case No.1:mature cystic teratoma with necrosis and calcificationFig.2 Pathological results of Case No.2:mature cystic teratoma with infarctionFig.3 Pathological results of Case No.3:benign cyst with hemorrhage and necrosis讨论卵巢自截是子宫附件扭转的罕见并发症,一旦发生,便意味着患侧生育功能的丧失。近年来,随着超声医学的发展和产前检查的普及,越来越多的文献报道了产前发现胎儿附件区包块的病例[2]。卵巢自截会造成严重的后果,如何妥善处理该类病人是小儿外科医生非常关注的问题。
卵巢自截的病因和发病机制尚无定论,目前倾向于认为附件区急、慢性血液供应障碍是导致该病的主要因素。曾有学者认为该病是由于先天性的附件缺如导致的,但是在文献报道中大多数病例是卵巢、输卵管同时发生自截,然而这两者的胚胎起源并不同,且与输卵管同源的(起源于苗勒管)其他部分如子宫、阴道的前1/3,很少有合并的畸形,因此,先天缺如的可能性不大[3]。
卵巢自截后的临床表现不具有特异性,部分患儿可无任何症状,仅仅在影像学检查时发现腹腔包块而就诊,在文献报道中甚至有成年女性在剖腹产时意外发现卵巢自截的病例[4]。此外,有相关研究表明,在大龄儿童或成人中可有以下表现: ①腹痛,可表现为急性腹痛、慢性间歇性腹痛。②呕吐。③腹部包块,右侧多于左侧,推测原因可能与乙状结肠的占位保护有关[1,5]。在成人卵巢自截的文献报道中,自截后的卵巢没有游离存在的状态,常粘附于大网膜或肠系膜上[6],而本院收治病例中,有2例游离存在于腹腔中,可能与儿童大网膜发育不完善,趋化、包裹能力较弱有关。一般状态下,卵巢自截后可以被吸收,也可以粘附到周围结构上,较常见的粘附部位是大网膜。有报道卵巢自截后粘附于肠道,引起肠梗阻症状[7]。B超是简便快捷的诊断方法,检查过程中可动态观察包块的性质、活动度、与毗邻结构的关系等。本文中3例患儿均为母亲产检时发现腹腔包块而就诊。卵巢自截后,以包块的形式存在于腹腔中,可根据B超检查初步判断其性质。Nussbaum AR等[2]根据B超表现的不同,将腹腔包块分为单纯性囊肿(simple cysts)与复杂性囊肿(complex cysts)。单纯性囊肿是指在超声检查下囊壁薄,单个囊腔,囊内为完全、均质无回声区的包块。而复杂性囊肿则是指囊壁厚,囊内有分隔,囊内成分为无回声混杂其他回声区的包块。因大部分单纯性囊肿在患儿出生前后8个月内有自行消退的倾向,可暂时采取保守治疗[8-10]。与此相反,大部分复杂性囊肿无自行消退的倾向,因此,复杂囊肿的治疗方案存在争议。 有部分学者认为,对于所有类型的附件囊肿均可暂时采取保守治疗,因为在既往病例中发现,即使超声表现为复杂性囊肿,也有少部分患者出现自行消退的现象,且这类患者无任何临床症状,因此可以随访观察[9,11-13]。只有在以下情况下才考虑手术[3,9]: ①超声提示畸胎瘤可能; ②包块直径>4 cm; ③随访过程中包块由单纯性囊肿转变为复杂性囊肿; ④有相关的临床症状。此外,如果检查发现包块由单纯性囊肿转变为复杂性囊肿,可能意味着患处发生了扭转或者出血,需急诊手术探查[14]。但也有部分学者认为对于复杂囊肿,出生后可以考虑手术,其优势包括[10,15,16]: ①避免漏诊可疑恶性肿瘤; ②切除囊肿,固定卵巢,避免潜在的并发症; ③消除家长的相关顾虑。
综合以上信息,我们对产前检查发现腹腔包块的处理流程整理如图4[3]:
治疗上,有学者认为对于直径超过4 cm的单纯性囊肿,在孕期可以进行超声引导下穿刺引流[17]。手术方面,目前倾向于进行腹腔镜微创手术,术中常规探查健侧卵巢情况。有学者提出,为防止健侧卵巢扭转,术中可同时行健侧卵巢固定,相关手术方法包括缩短卵巢固有韧带,或将卵巢固有韧带固定到骶子宫韧带上,或直接将卵巢固定在骶子宫韧带上[18]。
综上所述,卵巢自截的发病率较低,其临床表现缺乏特异性,超声是简便快捷的筛查手段,并可初步判断包块的性质,临床工作中应予以重视。卵巢自截后以包块的形式存在于腹腔中的情况下,是否需要手术以及手术时机的选择仍有一定争议,需进一步研究。
-
1 Mellor A,Grover S.Auto-amputation of the ovary and fallopian tube in a child[J].Aust N Z J Obstet Gynaecol,2014,54(2):189 — 190.DOI:10.1111/ajo.12172.
-
2 Nussbaum AR,Sanders RC,Hartman DS,et al.Neonatal ovarian cysts:sonographic-pathologic correlation[J].Radiology,1988,168(3):817 — 821.DOI:10.1148/radiology.168.3.3043551.
-
3 Focseneanu MA,Omurtag K,Ratts VS,et al.The auto-amputated adnexa:a review of findings in a pediatric population[J].J Pediatr Adolesc Gynecol,2013,26(6):305 — 313.DOI:10.1016/j.jpag.2012.08.012.
-
4 Peitsidou A,Peitsidis P,Goumalatsos N,et al.Diagnosis of an autoamputated ovary with dermoid cyst during a Cesarean section[J].Fertil Steril,2009,91(4):1294.e9 — 12.DOI:10.1016/j.fertnstert.2008.12.029.
-
5 Markhardt BK,Jones L,Drugas GT.Isolated torsion of the fallopian tube in a menarchal 11-year-old girl[J].Pediatr Emerg Care,2008,24(6):374 — 376.DOI:10.1097/PEC.0b013e318177a727.
-
6 Peh WC,Chu FS,Lorentz TG.Painful right iliac fossa mass caused by a migrating left ovary[J].Clin Imaging,1994,18(3):199 — 202.DOI:10.1002/pd.2470.
-
7 Ben-Ami I,Kogan A,Fuchs N,et al.Long-term follow-up of children with ovarian cysts diagnosed prenatally[J].Prenat Diagn,2010,30(4):342 — 347.DOI:10.1002/pd.2470.
-
8 Zampieri N,Scirè G,Zambon C,et al.Unusual presentation of antenatal ovarian torsion:free-floating abdominal cysts.Our experience and surgical management[J].J Laparoendosc Adv Surg Tech A,2009,19(1):149 — 152.DOI:10.1089/lap.2008.0128.
-
9 Galinier P,Carfagna L,Juricic M,et al.Fetal ovarian cysts management and ovarian prognosis:a report of 82 cases[J].J Pediatr Surg,2008,43(11):2004 — 2009.DOI:10.1016/j.jpedsurg.2008.02.060.
-
10 Akn MA,Akn L,Özbek S,et al.Fetal-neonatal ovarian cysts:their monitoring and management:retrospective evaluation of 20 cases and review of the literature[J].J Clin Res Pediatr Endocrinol,2010,2(1):28 — 33.DOI:10.4274/jcrpe.v2i1.28.
-
11 Bornstein E,Barnhard Y,Ferber A,et al.Acute progression of a unilateral fetal ovarian cyst to complex bilateral cysts causing acute polyhydramnios[J].J Ultrasound Med,2006,25(4):523 — 526.
-
12 Enríquez G,Durán C,Torán N,et al.Conservative versus surgical treatment for complex neonatal ovarian cysts:outcomes study[J].AJR Am J Roentgenol,2005,185(2):501 — 508.DOI:10.2214/ajr.185.2.01850501.
-
13 Cesca E,Midrio P,Boscolo-Berto R,et al.Conservative treatment for complex neonatal ovarian cysts:a long-term follow-up analysis[J].J Pediatr Surg,2013,48(3):510 — 515.DOI:10.1016/j.jpedsurg.2012.07.067.
-
14 Strickland JL.Ovarian cysts in neonates,children and adolescents[J].Curr Opin Obstet Gynecol,2002,14(5):459 — 465.
-
15 Monnery-Noché ME,Auber F,Jouannic JM,et al.Fetal and neonatal ovarian cysts:is surgery indicated?[J].Prenat Diagn,2008,28(1):15 — 20.DOI:10.1002/pd.1915.
-
16 Vogtländer MF,Rijntjes-Jacobs EG,van den Hoonaard TL,et al.Neonatal ovarian cysts[J].Acta Paediatr,2003,92(4):498 — 501.
-
17 Comparetto C,Giudici S,Coccia ME,et al.Fetal and neonatal ovarian cysts:what's their real meaning?[J].Clin Exp Obstet Gynecol,2005,32(2):123 — 125.
-
18 Rossi BV,Ference EH,Zurakowski D,et al.The clinical presentation and surgical management of adnexal torsion in the pediatric and adolescent population[J].J Pediatr Adolesc Gynecol,2012,25(2):109 — 113.DOI:10.1016/j.jpag.2011.10.006.