基金项目: 国家自然科学基金(81570487)
引言
先天性巨结肠(congenital megacolon)又称为 Hirschsprung's disease(HD),是临床表现以便秘为主,病变肠管神经节细胞缺如的一种常见的小儿消化道发育畸形,新生儿发病率约为1/2 000~1/5 000[1]。目前HD的治疗是以手术为主的综合治疗,1948年Swenson首先成功实施根治手术治疗HD,随后的65年中,不断有新的术式和改良术式提出,但手术目的始终是针对无神经节细胞的肠道,手术原则仍然为切除病变肠管,将健康、有正常神经节细胞的肠道于齿状线上方行结肠-低位直肠吻合,重建肠道功能,经典术式为Swenson术、Soave术和Duhamel术等[1-2]。近年来,经肛门一期拖出根治术(endorectal pull through,ERPT)和腹腔镜辅助根治术得到广泛运用,大部分患儿术后可以获得良好的效果,但仍有较多的近期和远期并发症,其中少部分患者不得不接受非计划性再手术 [2-3]。
1 再手术的原因、处理及预防措施
HD再手术的发生率各医学中心报道不一,为3%~20%。其主要原因主要包括:
1.1 便秘复发1. 主要为残留无神经节细胞的病变肠管,包括狭窄段或移行段(transitional zone)[2-5]。其原因如下: ①钡灌肠造影检查和手术中判断失误,导致狭窄段切除不足; ②术中冷冻切片与术后石蜡切片病理诊断不符合; ③误将移行段作为正常肠管下拖吻合。HD手术切除病变范围应包括全部狭窄段、移行段以及部分扩张段,因此术前钡灌肠检查,特别是24 h钡剂潴留的部位非常重要; 其次,术者对病变和正常肠管的判断,包括其形态、颜色、蠕动及质地也十分关键。钡灌肠检查前有效的回流灌肠可以减少术前误判的机会。部分医院新生儿期即行巨结肠根治术,痉挛段、移行段及扩张段界限不清,可导致手术失误。术中未常规取肠壁组织送冰冻切片检查,或病理科医生对HD认识不足,尤其是对移行段不够重视,也会导致切除可疑肠管不足,有经验的病理医师可有效减少残留病变肠管的机会[3-7]。Coe A[7]将黏膜下神经丛和肌间神经丛内存在神经节,但合并神经纤维增生和增粗的肠管考虑为移行区,认为肠壁全层活检和肠管近端切缘整圈送病理检查有助于认识移行段。
2. 获得性无神经节细胞症:HD第一次手术中,近端结肠系膜游离不够充分,拖出的结肠在有张力情况下勉强吻合,由于肠壁神经节细胞对缺血和缺氧非常敏感,原有正常的肠神经节细胞可发生空泡变性,发生获得性无神经节细胞症。
3. 术后反复发作的小肠结肠炎:巨结肠手术后小肠结肠炎发生率为10%~18%,其原因目前尚未完全明确,一般认为与术后肠道远端痉挛梗阻、细菌毒素侵蚀肠黏膜、患者的免疫功能异常、术前合并小肠结肠炎等因素有关[8]。反复的术后小肠结肠炎发作,细菌毒素可导致正常肠壁的神经节细胞变性、退化,失去正常的蠕动功能,引起便秘复发。
4. 合并先天性巨结肠同缘性疾病(allied disorders of Hirschsprung's disease,ADHD):近年来由于神经病理学、免疫组化和电镜的应用,发现部分HD患儿扩张段肠道并非无神经节细胞,而是神经节细胞减少(hypoganglionosis)、神经节细胞发育不良(hypogenesis)或神经节细胞未成熟(immaturity ganglia),统称为ADHD[9]。部分HD患者可合并ADHD。ADHD临床症状与HD相似,行钡灌肠检查和直肠肛管测压等不易鉴别,是便秘诊治的难点。ADHD肠管神经节细胞病变范围较HD更为广泛,但其病变肠管的形态学特征与HD相比并不典型,往往在巨结肠根治术时未能切除全部病变肠管,术后再次出现顽固性的便秘,常在再次手术前,由经验丰富的病理医师核查病理切片时方获诊断[9-10]。
5. 扩张段肠道切除不足:常见于年龄较大的儿童,其病程时间长,近端结肠继发高度扩张,大体标本呈皮革样,扩张明显的肠壁可继发神经节细胞空泡变性,肠管蠕动功能减退。如果切除扩张段肠管不足,可引起HD术后再次出现便秘[6]。
1.2 吻合口瘘和其他瘘吻合口瘘是HD术后早期最严重的并发症,发生率3.4%~13.3%,往往继发盆腔脓肿、急性弥漫性腹膜炎、感染性休克等,处理不及时可危及生命。目前认为吻合口瘘与拖下的结肠末端血运欠佳、吻合口肠管间有脂肪垂和肠系膜等组织而导致吻合口裂开、缝合技术不当等因素有关。此外,患者良好的营养状况与吻合口的愈合有重要关系,如果合并低蛋白血症和贫血,吻合口愈合时间长,发生吻合口瘘的几率增加。因此,对于此类患者手术前宜做好充分准备,纠正水、电解质失衡和低蛋白血症,必要时术前和术后加强肠外营养支持。其他瘘,比如直肠阴道瘘、直肠尿道瘘、直肠皮肤瘘和各种内瘘等,相对少见,但处理更为棘手。Levitt MA等[11]认为吻合口瘘的发生是可以通过遵循HD手术原则和提高手术技巧完全避免的,充分游离拖入盆腔的肠管系膜,注意吻合口的设计和缝合技术等手段可减少吻合口并发症的发生。发生吻合口瘘时,建议及时行回肠造口,以避免难以控制的腹腔和全身感染,并造成再手术后的排便功能难以恢复。
1.3 吻合口狭窄巨结肠术后吻合口狭窄早期发生率10.55%~23.8%,晚期仍有10%。主要发生于Saove术后,多与手术技术和术后处理不当相关,如直肠肌鞘隔膜形成、直肠肌鞘夹层感染导致冰冻骨盆、术后瘢痕形成环形狭窄、未能坚持扩肛治疗等[12]。Soave术中“V”形切除大部分直肠后壁肌鞘,适当游离腹膜反折处的直肠前壁浆肌层,有利于肠管套叠下拖。必要时在残留肌鞘夹层内放置硅胶管引流有助于减少夹层感染,术后需坚持规律扩肛。通过以上措施可大大降低吻合口狭窄的发生率。
1.4 与术式相关的特有并发症经肛门Soave术式中,如果未能保持拖出结肠系膜的正常位置或者腹腔镜监视下拖出,拖出的肠管可发生扭转[9]。“盲袋和闸门综合征”主要发生在Duhamel术式,采用直肠后结肠拖出、直肠结肠Z形吻合术(Ikeda手术)以及使用切割吻合器可减少盲袋和闸门综合征的发生[13]。
2 再手术的策略
2.1 术前的评估[3-7,9-11,13-21]HD术后非计划性再次手术往往是因严重的近期和远期并发症,除吻合口瘘外,对发生并发症的患儿可先采用保守治疗,多数症状可以改善,但仍有5%~20%的患儿因症状严重,需再次手术[11]。再手术需要严格掌握手术指征,由经验丰富的小儿外科医师,经仔细体格检查和规范保守治疗后,结合辅助检查结果进行全面综合的判断,然后制定出个体化的诊疗方案。
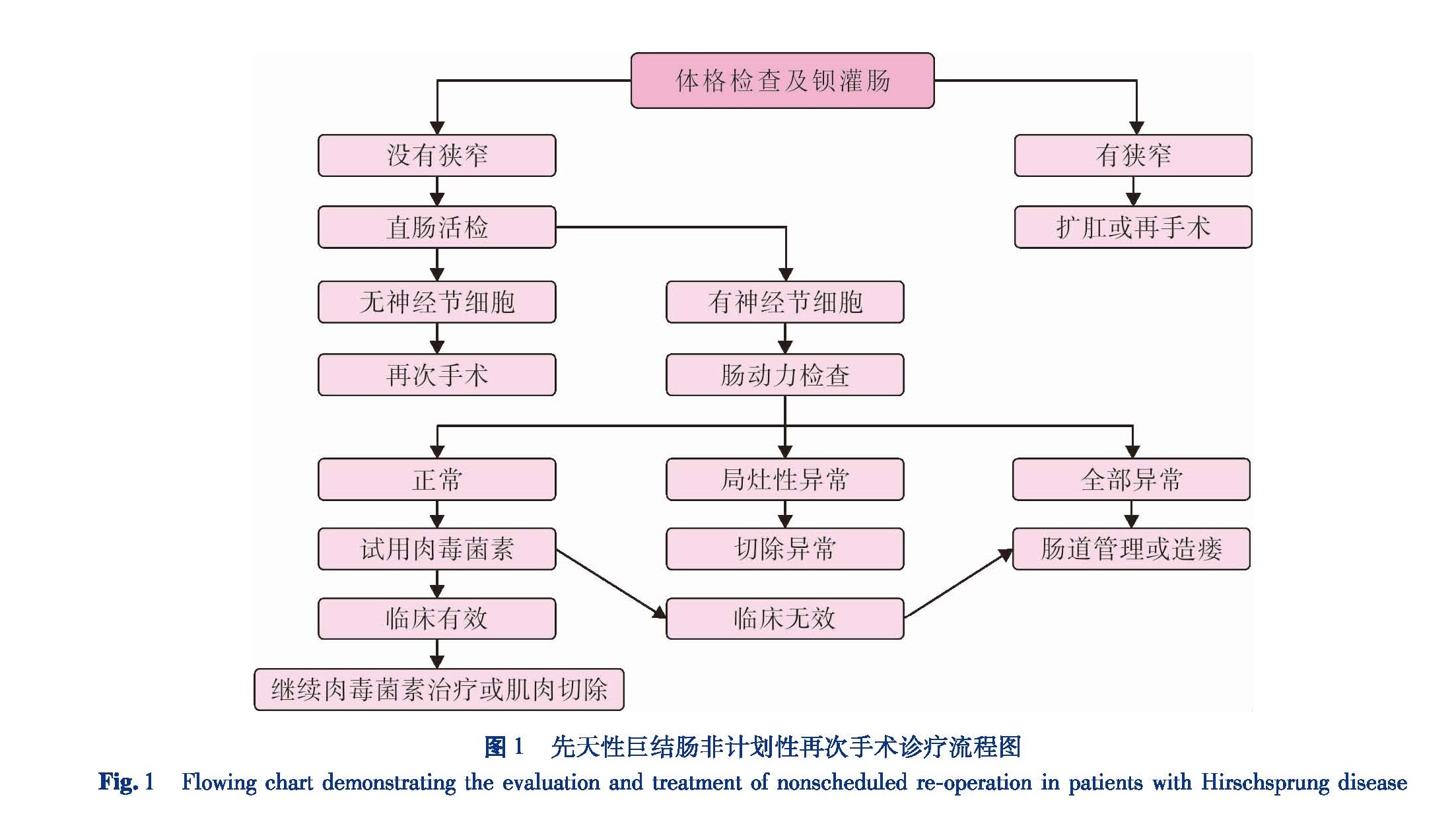
首先,要进行详细的病史采集,包括病史、第一次术前及术后症状的变化、手术方式、病理结果、最终诊断、术后并发症及处理措施等,建议复习第一次术后的病理切片,由有经验的病理医师再次核查。其次,仔细的体格检查必不可少。可以评估患者营养状况,了解腹部有无肠形、是否有腹膜炎、下腹部粪块甚至粪石等,肛门指检尤其重要,可以了解肛门和括约肌的紧张度、吻合口情况,是否有吻合口狭窄及其程度、直肠壁是否僵硬、有无固定触痛或压痛、指退后有无爆破样排便等。再次就是必要的辅助检查,包括钡灌肠检查、肠壁活检、直肠肛管测压等,对排便功能进行再评估。钡灌肠检查有较大的诊断意义,可以明确有无残留狭窄段或移行段肠管、吻合口狭窄、下拖肠管扭转、结肠扩张、Soave术后直肠肌鞘隔膜、Duhamel术后盲袋形成、结肠炎征象等。可疑吻合口瘘或其他瘘的患者,可选用泛影葡胺行造影检查。对第一次根治术后顽固便秘,经积极保守治疗无效的患儿,需要行肠壁全层病理活检以进一步明确诊断,操作过程中注意辨认齿状线、了解肠壁瘢痕形成程度、多点(>3处)活检等。直肠肛管测压检测直肠肛门抑制反射、肛管直肠压差(静息压和收缩压)、肛管高压区长度等,可作为评价括约肌功能的重要指标。其他检查如直肠肛管向量测压、结肠传输时间、电子结肠镜均有一定的诊断价值。患者的诊疗流程可参考图1。
2.2 手术方式的选择[3-7,9-21]巨结肠再手术较初次手术更为困难,对小儿外科医师无疑是一种挑战,而选择正确的手术方式能使再手术相对轻松。但目前没有任何一种术式是再手术的推荐术式,而是取决于第一次手术方式、吻合口的状况、末端肠管的血供、腹腔粘连情况、是否合并瘘、患者的一般状态以及手术医生的经验等[3-6]。传统的再次手术方法仍然可以选择Swenson术、Soave术或Duhamel术[3-6,10-16]。
徐磊[15]认为Soave术是HD再手术的优先选择,且效果良好。彭飞[16]认为腹腔镜在再次手术中具有一定的优势,手术创伤小,术后恢复快,手术效果确切,短期随访疗效满意,但需要综合考虑患儿
图1 先天性巨结肠非计划性再次手术诊疗流程图
Fig.1 Flowing chart demonstrating the evaluation and treatment of nonscheduled re-operation in patients with Hirschsprung disease病情及首次根治术的术式。对于腹腔内粘连严重、冰冻骨盆(frozen pelvis)、解剖显露不清楚、残留狭窄段/移行段范围过大的情况下,目前大部分学者认为仍需要开腹手术,主要包括: ①拖下肠管严重回缩,腹腔粘连及瘢痕严重者; ②近端结肠严重扩张者,或肠管均扩张,没有痉挛段及移行段,单纯经肛门操作困难者; ③全结肠型巨结肠,需要清楚的解剖和病理确定者; ④剩余结肠短,需翻转结肠者; ⑤再手术年龄偏大,盆腔较深,单纯经肛门操作困难者。Pena A[17]首次报道后矢状入路(posterior sa-gittal anorectoplasty,PSARP )手术可作为HD再次手术的方式。Sun S[18]和Tang S[19]等报道,对于第一次巨结肠根治术后出现各种瘘,如直肠皮肤瘘和复杂瘘、吻合口狭窄位置通过单纯经腹或经肛门途径均不能顺利达到者、盆腔内瘢痕和纤维化形成严重者、直肠肛管感染严重者,采用PSARP为佳,必要时可腹腔镜辅助或开腹辅助,术中能彻底清除感染坏死病灶,切除吻合口狭窄处并重新吻合肠管。如果末端肠管经肛门拖出张力较大,或者吻合口愈合存在任何风险时,近端肠管预防性造瘘是更安全的选择[17-19]。Dickie BH[12]认为经钡灌肠检查,证实肌鞘隔膜(Soave cuff)是引起梗阻的巨结肠患者,再手术切除隔膜可以明显改善排便。
因此,HD再手术的患者应该在全面综合评估病情后接受个体化的治疗方案,手术方式的选择应该基于再次手术的指征,是否合并各种瘘、患者的条件以及手术医生的经验等综合考虑。
3 再手术后的效果
HD非计划性再次手术的效果和预后目前尚无大宗病例随访研究报道,不同的儿童医学中心报道预后结果存在一定的差别。总体来说,由经验丰富的小儿外科医师实施再次手术后的效果良好[3-6,10-21]。诸多研究报道了HD再手术病例,早期并发症包括伤口感染、吻合口瘘或漏、脓肿、穿孔及巨结肠相关性小肠结肠炎,长期并发症包括便秘、巨结肠相关性小肠结肠炎、狭窄梗阻、瘘管形成等,随访发现HD再次手术与初次手术相比,排便控制能力无明显差异,但小肠结肠炎及污粪均较初次手术严重[ 9,20-21]。彭春晖[14]等报道35例再手术病例,术后随访3~127个月(平均59个月),3例出现术后并发症,1例直肠膀胱瘘,2例吻合口瘘行回肠造瘘,其余患者腹胀便秘症状缓解,自主排粪1~10次/日不等,5例患者存在不同程度污粪。Sun S[18]报道12例巨结肠术后合并各种瘘的患者再次手术,除1例瘘管复发外,4例再次手术后偶有污粪,其他预后良好。
4 针对先天性巨结肠临床工作的一点建议
1. 加强小儿外科,尤其是胃肠外科医师的培养。近20年来,我国小儿外科发展迅速,分科越来越细,部分有条件的医院小儿普通外科目前也按照部位分成肝胆外科、胃肠(含肛肠)外科等,但各地的小儿外科发展不平衡。从临床实践来看,HD在专业的儿童医院,尤其是小儿胃肠外科医师实施手术,其近期和远期并发症的发生率相对较低,疗效更好。对于新开展巨结肠手术的单位和个人,需在经验丰富的小儿外科专科医师的指导下,进行HD相关诊疗和手术,以尽量避免因诊断错误,经验不足导致并发症增加的风险,尽可能保证HD手术的规范性和同质化。
2. 加强多学科合作。HD的临床诊疗离不开多学科协作,包括小儿外科、病理、影像医学、麻醉、营养学和肠道护理学等。对于HD和疑似病例的术中冰冻切片,病理医师及时、准确的病理诊断对临床工作有很大的指导意义,尤其是复杂的HD、反复多次手术的病例、特殊类型(长段型和全结肠型)、可能合并ADHD,为尽可能保留含有正常神经节细胞的肠道,以保证手术后良好的排便功能,病理诊断有举足轻重的地位,不容忽视。应加强病理医师专科化、专业性的培养。3.5%~10%的HD为未成熟儿和极低体重儿,如果需要及时手术治疗,对麻醉医师是个很大的挑战。我们主张对于HD患者,营养师宜早期介入并干预,对于减少并发症的发生具有重要意义。
3. 加强HD术前、术后的随访管理。目前国内对HD患者术前、术后随访和大便的管理仍显重视不足。手术前后均应由经验丰富的医疗团队(尤其是肠道护理专科护士)进行长期跟踪随访,一旦发现问题,应根据患者不同情况及时给予个性化诊疗。巨结肠术后规律扩肛、必要时配合肛管减压、生理盐水回流灌肠、饮食调整及培养良好的排便习惯是保持排便通畅的重要手段,可以明显减少巨结肠根治术后肠炎的发生频率和严重程度。我们的经验是编写先天性巨结肠根治患者的肠道管理手册,指导家长掌握,并要求家长坚持写排便日记,而合理的饮食配置及良好的排便习惯训练有利患者进入排便通畅的良性循环 。
总之,对HD非计划性再手术的患者,需要经验丰富、技术熟练的小儿外科医师,在全面评估患者的情况下,明确再手术的原因,并严格掌握手术指证和时机,设计个体化的治疗方案,方可取得良好的手术效果。
-
1 George W.Holcomb III JPM,Daniel J.Ostlie.Ashcraft's pediatric surgery.6th edition.2014.Elsevier Science.
-
2 Langer JC.Hirschsprung disease.Curr Opin Pediatr[J],2013,25(3):368 — 374.DOI:10.1097/MOP.0b013e328360c2a0.
-
3 Zimmer J,Tomuschat C,Puri P,et al.Long-term results of transanal pull-through for Hirschsprung's disease:a meta-analysis[J].Pediatr Surg Int,2016,32(8):743 — 749.DOI:10.1007/s00383 — 016 — 3908 — z.
-
4 Lawal TA,Chatoorgoon K,Collins MH,et al.Redo pull-through in Hirschsprung's disease for obstructive symptoms due to residual aganglionosis and transition zone bowel[J].J Pediatr Surg,2011,46(2):342 — 347.DOI:10.1016/j.jpedsurg.2010.11.014.
-
5 Friedmacher F,Puri P.Residual aganglionosis after pullth-rough operation for Hirschsprung's disease:a systematic review and meta-analysis[J].Pediatr Surg Int,2011,27(10):1053 — 1057.DOI:10.1007/s00383 — 011 — 2958 — 5.
-
6 Pini-Prato A,Mattioli G,Giunta C,et al.Redo surgery in Hirschsprung disease:what did we learn? Unicentric experience on 70 patients[J].J Pediatr Surg,2010,45(4):747 — 754.DOI:10.1016/j.jpedsurg.2009.08.001.
-
7 Coe A,Collins MH,Lawal T,et al.Reoperation for Hirschsprung disease:Pathology of the resected problematic distal pull-through[J].PediatricDev Pathol,2012,15(1):30 — 38.DOI:10.2350/11 — 02 — 0977 — OA.1.
-
8 Wang X,Li Z,Xu Z,et al.Probiotics prevent Hirs-chsprung's disease-associated enterocolitis:a prospective multicenter randomized controlled trial[J].Int J Colorectal Dis,2015,30(1):105 — 110.DOI:10.1007/s00384 — 014 — 2054 — 0.
-
9 Taguchi T,Ieiri S,Miyoshi K,et al.The incidence and outcome of allied disorders of Hirschsprung's disease in Japan:Results from a nationwide survey[J].Asian J Surg,2017,40(1):29 — 34.DOI:10.1016/j.asjsur.2015.04.004.
-
10 Ralls MW,Coran AG,Teitelbaum DH.Reoperative surgery for Hirschsprung disease[J].Semin Pediatr Surg,2012,21(4):354 — 363.DOI:10.1053/j.sempedsurg.2012.07.011.
-
11 Levitt MA,Dickie B,Peña A.Evaluation and treatment of the patient with Hirschsprung disease who is not doing well after a pull-through procedure[J].Semin Pediatr Surg,2010,19(2):146 — 153.DOI:10.1053/j.sempedsurg.2009.11.013.
-
12 Dickie BH,Webb KM,Eradi B,et al.The problematic So-ave cuff in Hirschsprung disease:manifestations and treatment[J].J Pediatr Surg,2014,49(1):77 — 80.DOI:10.1016/j.jpedsurg.2013.09.034.
-
13 Chatoorgoon K,Pena A,Lawal TA,et al.The problematic Duhamel pouch In Hirschsprung's disease:manifestations and treatment[J].Eur J Pediatr Surg,2011,21(6):366 — 369.DOI:10.1055/s — 0031 — 1285875.
-
14 彭春晖,陈亚军,张廷冲,等.先天性巨结肠术后腹胀和便秘的再手术[J].中华胃肠外科杂志,2015,18(12):1235 — 1239.DOI:10.3760/cma.j.issn.1671 — 0274.2015.12.013.
-
15 徐磊,王奕,管雯斌,等.先天性巨结肠二次手术的原因分析及手术方法探讨[J].临床小儿外科杂志,2015,14(4):277 — 280.DOI:10.3969/j.issn.1671 — 6353.2015.04.007.
-
16 彭飞,余东海,王瑛,等.腹腔镜辅助再次手术治疗先天性巨结肠及巨结肠同源病的临床分析[J].中华妇幼临床医学杂志(电子版),2014,3(10),86 — 89.DOI:10.3877/cma.j.issn.1673 — 5250.2014.03.021.
-
17 Peña A,Elicevik M,Levitt MA.Reoperations in Hirschsprung disease[J].J Pediatr Surg,2007,42(6):1008 — 1014.DOI:10.1016/j.jpedsurg.2007.01.035.
-
18 Sun S,Chen G,Zheng S,et al.Usefulness of posterior sagittalanorectoplasty for redo pull-through in complicated and recurrent Hirschsprung disease:Experience with a single surgical group[J].J Pediatr Surg,2017,52(3):458 — 462.DOI:10.1016/j.jpedsurg.2016.08.016.
-
19 Tang S,Dong N,Tong Q,et al.Laparoscopic assisted endorectal pull-through with posterior sagittal approach to the repair of post-operative rectourethral and rectovaginal fistula[J].Pediatr Surg Int,2007,23(11):1077 — 1780.DOI:10.1007/s00383 — 007 — 1995 — 6.
-
20 Ralls MW,Coran AG,Teitelbaum DH.Redo pullthrough for Hirschsprung disease[J].Pediatr Surg Int,2017,33(4):455 — 460.DOI:10.1007/s 00383 — 016 — 4045 — 4.
-
21 Ralls MW,Freeman JJ,Rabah R,et al.Redo pullthrough for Hirschsprung disease:a single surgical group's experience[J].J Pediatr Surg,2014,49(9):1394 — 1399.DOI:10.1016/j.jpedsurg.2014.04.009.(收稿日期:2018 — 12 — 21)